Úvod
Hloubku bezvědomí stanovujeme podle reakcí postižené osoby na verbální, optické, sluchové a nociceptivní podněty. Reakce se ztrácí v pořadí: Verbální → optické → akustické → nociceptivní. V tomto smyslu jde o tzv. kvantitativní poruchy vědomí.
Rozdíl je v tom, zda nemocný reaguje variabilně (variabilní způsob odpovědí), reflexně (invariabilní odpověď specifická k podnětům), či nereaguje vůbec. Obecně platí, že u lehčích poruch vědomí (somnolence) je zachována reaktibilita, tj. variabilní způsob odpovědi. Nemocný je schopen odpovědět diferencovaně, je zachována korová integrace.
U těžších poruch vědomí (sopor) mohou být zachovány zbytkové kortikální aktivity (mimická reakce, flexe a extenze končetin, únikový pohyb apod.). Rovněž je zachována reflexní činnost.
U nejtěžších poruch vědomí (kóma) chybí kortikální aktivita, vidíme dekortikační či decerebrační rigiditu, změny vegetativních činností nebo žádné reakce (ireverzibilní koma).
Hodnocení hloubky bezvědomí (kómatu)
Co konkrétně po neurologické stránce hodnotíme u komatózních stavů?
- Nejdříve zařadíme nemocného do škály hloubky bezvědomí (viz výše);
- Pak hodnotíme diencefalické a kmenové reflexy;
- Dále hodnotíme oční příznaky;
- Hodnotíme a popíšeme poruchy motoriky;
- Hodnotíme centrální poruchy dýchání;
- Konečně hodnotíme topické příznaky bezvědomí.
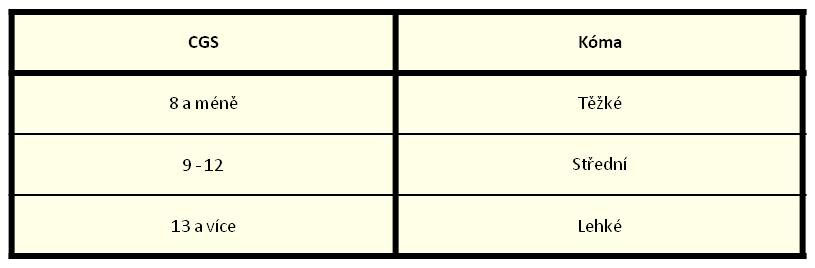
Glasgowská stupnice hloubky bezvědomí
Pro posouzení stavu vědomí se dnes používá Glasgowská stupnice (Glasgow coma scale, GCS) (tabulka 1), s modifikací pro děti a se zvláštním zřetelem na ty, které ještě nedosáhly 3 let. Hodnotí se otevírání očí (spontánně, na slovní a na bolestivý podnět), schopnost slovní produkce (orientovaná, dezorientace, nesmyslná slova apod.) a motorická reaktivita na slovní a bolestivý podnět (štípání do kůže končetin, v axile, nad sternem). U nejtěžších poruch je hodnota 3, pacient při plném vědomí dosahuje 15 bodů (tabulka 2).
Tabulka 1. Glasgowská stupnice bezvědomí (Glasgow Coma scale).
Tabulka 2. Hodnocení hloubky kómatu podle Glasgowské stupnice.
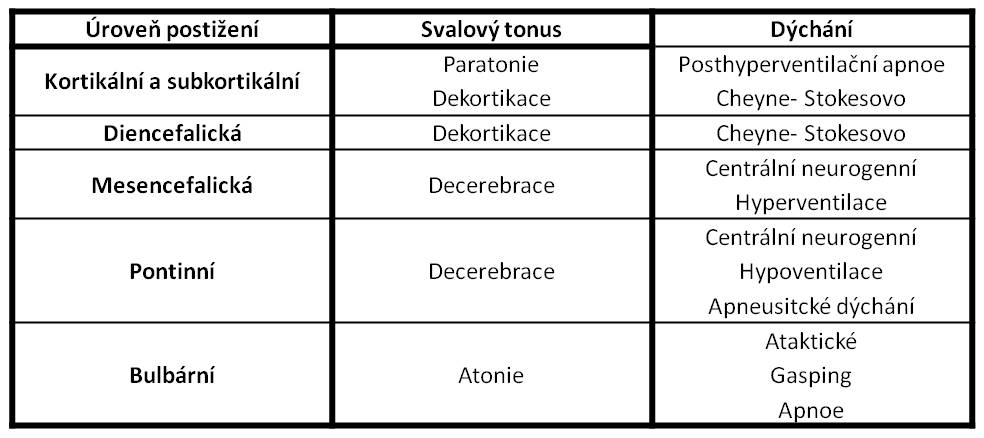
Diencefalické a kmenové reflexy
Velký diagnostický význam má tzv. ciliospinální (algogenní pupilární) reflex na bolestivý podnět v obličeji anebo pod klíční kostí.
Bolestivým drážděním kůže pod klíční kostí anebo v obličeji vyvoláváme dilataci zornic o 1 – 2 mm. Pokud nejde o přímou lézi mozkového kmene, je tento reflex výbavný z obou míst. Léze kmenová způsobuje jeho nevýbavnost z obličeje, zatímco drážděním kůže horního hrudníku zůstává reflex výbavný (průběh vláken přes plexus sympaticus k m. dilatator pupillae).
Okulocefalické reflexy (OKR) vertikální a horizontální testují intaktnost okohybné inervace mesencefalické a pontinní. Při vertikálních a horizontálních pasivních pohybech hlavy dochází k pomalým inverzním pohybům očních bulbů. Afunkce mozkové kůry vede k tzv. fenoménu panenky, kdy bulby zůstávají v poloze protilehlé k pohybu (např. při pasivním pohybu hlavy doleva se bulby pohybují doprava a zůstanou stát v krajní poloze jako u panenky na hraní s pohyblivými bulby – odtud „fenomén panenky“). Předpokladem takové reakce u stavů v bezvědomí je normální funkce vestibulárních a mezencefalických center konjugovaných pohybů očních koulí. Dysfunkce těchto center je příčinou chybění těchto teflexů.
Horizontální OKR mohou být hyperaktivní, snížené, vymizelé či disociované.
Hyperaktivní OKR vidíme u difuzních metabolických dysfunkcí hemisfér, u těžkých subarachnoideálních krvácení, u encefalitid, u hemoragií v oblasti bazálních ganglií. Hyperaktivní OKR vylučují poškození mozkového kmene.
Snížení nebo vymizení OKR, jedno- anebo oboustranně, svědčí pro rozsáhlé léze především pontu a mezencefala (např. při okluzi bazilární tepny).
Komatózní stavy s poškozením struktur mesencefalického-diencefalického pomezí vyvolávají disociaci okulokefalických reflexů. Chybí vertikální, jsou však zachovány horizontální OKR. Typický je tento nález např. při krvácení do talamu.
Dále hodnotíme pupilární, korneální, maseterový a okulokardiální reflexy.
Oční příznaky
Oči jsou v bezvědomí obvykle zavřené (relaxace levator palpebrae a tonické napětí m. orbicularis oculi). Ptóza víček může být součástí Hornerova syndromu (ptóza, mióza, exoftalmus).
U komatózního nemocného jsou oční bulby ve středním nebo lehce divergentním postavení. Význam mají konjugované deviace obou bulbů. Horizontální deviace jsou způsobeny lézí té hemisféry, na kterou se oči dívají (pohled k ložisku), či druhostrannou lézí pontu (pohled od ložiska). Iritační hemisferální ložiska naopak způsobují pohled od ložiska na protilehlou stranu. Vertikální deviace bulbů svědčí pro léze v oblasti mesencefalické-diencefalické. Deviace dolů jsou příznačné pro talamická krvácení a afekce tekta mesencefala.
Bloudivé pohyby bulbů jsou příznakem léze kortikosubkortikální a diencefalické, naopak při lézi mozkového kmene tento typ spontánních očních pohybů nevidíme.
Podobným typem spontánních očních pohybů jsou ping-pongové pohyby bulbů. Bulby se pohybují pomalu do krajní polohy, kde někdy setrvávají a pak se pomalu vrací do druhé krajní polohy. Pomalá varianta ping-pongových pohybů očních bulbů je typická pro pontocerebelární léze.
Houpání očí – okulární „bobbing“ (poskakování bulbů) vidíme u kmenových kómat, zvláště u lézí dolního pontu (krvácení!!). Jde o prudké vertikální konjugované pohyby bulbů směrem dolů s pomalým návratem do střední polohy.
Tančící oči – opsoklonus (mimovolní záškuby okohybných svalů) se projevuje chaotickými, rychlými pohyby bulbů ve více směrech frekvencí 3 – 12/s. Byl popsán u mozečkových lézí, těžkých encefalitid, u talamického krvácení a společně s myklonem u paraneoplastických syndromů.
U lézí tegmenta mezencefala kolem akvaduktu vznikají retrakční a konvergenční nystagmy.
Vzácným je tzv. houpačkový nystagmus (see-saw nystagmus). Jeden bulbus se stáčí nahoru a dovnitř, druhý bulbus dolů a zevně. Podkladem většinou jsou léze spodiny 3. komory.
Poruchy zornic jsou u stavů v bezvědomí velmi pestré. Velmi významná je jednostranná mydriáza (tlakové poškození n. oculomotorius v rámci laterálního mesencefalického syndromu). Léze pontu (krvácení, větší ischémie) způsobují maximální miózy oboustranně (léze pupilodilatačních drah a facilitace pupilokonstrikce). Střídání mydriázy a miózy (tzv. hippus) vidíme u difúzních kortiko-subkortikálních lézí.
Hodnocení spontánní motoriky
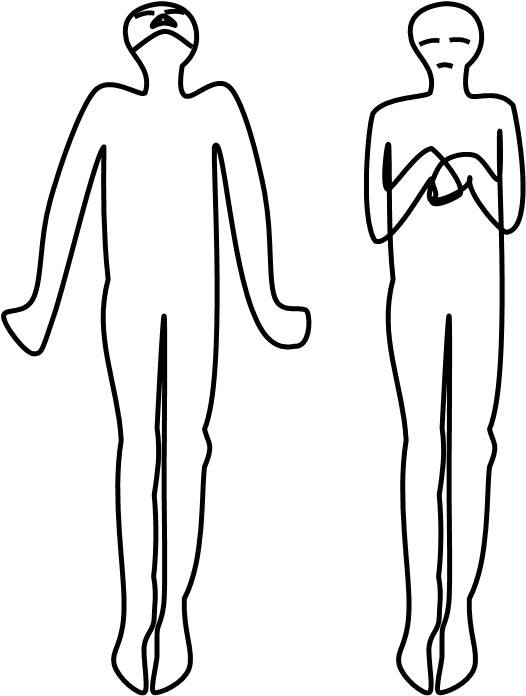
Ve všech stádiích somnolence je svalový tonus normální. V soporu vidíme často tzv. paratonii, tzn. zvýšenou svalovou rezistenci při pasivních pohybech. Dalším prohlubováním bezvědomí nastupuje dekortikační (flekční) rigidita. V kómatu pak převažuje celková svalová hypotonie.
Ve úvodním stádiu kómatu či regrese z kómatu můžeme někdy pozorovat diferencované pohybové stereotypy (stírací, škrábací pohyby, hravě působící automatismy).
Tzv. flapping tremor neboli asterixis podobající se mávání křídel ptáků pozorujeme u jaterních a jiných metabolických kómat. V hlubším bezvědomí vymizí. Tzv. válivé pohyby jsou příznakem začínajícího mesencefalického kómatu.
Dále můžeme pozorovat flekční a extenční pohyby, křeče, extenční křeče (decerebrační křeče) anebo myoklonie.
Obr. 1. Decerebrační (vlevo) a dekortikační ztuhlost (vpravo).
Diagnóza poruch vědomí
Postup
- Řádné neurologické vyšetření a řádná anamnéza od rodiny nebo přítele.
- Laboratorní vyšetření až po fyzikálním a po anamnéze.
- Laboratoř: rutinně KO, urea, sedimentace, erytrocyty, osmolalita séra, elektrolyty, krevní plyny, moč, orientační vyšetření na léky.
Cerebrální příčiny komatózních stavů
- Ischémie;
- Intracerebrální krvácení;
- Trombóza mozkových žil;
- Trauma;
- Intrakraniální expanze (nádor, metastázy);
- Záněty CNS;
- Epileptický záchvat, status epilepticus.
Příznaky, které mohou rychle pomoci:
- Dilatace zornice na jedné straně: Subdurální hematom, aneurysma.
- Pach dechu po acetonu: Diabetická ketoacidóza.
- Kontuze (zhmoždění) lebky: Otřes mozku, krvácení.
- Ztuhnutí šíje: Subarachnoidální krvácení, meningitida.
- Absence ložiskových příznaků: Metabolická nebo toxická příčina kómatu nemá ložiskové příznaky.
- Ložiskové neurologické příznaky: Bývají vyvolány přítomností nádoru, abscesu, hematomu, mozkové embolie, trombózy, krvácení.
- O subarachnoidálním krvácení svědčí nově vzniklá prudká bolest, někdy meningismus.
- Pro aneurysma v oblasti a. cerebri posterior je typická paréza n. oculomotorius s mydriázou.
- Meningitida téměř vždy vyvolá bolest, zejména pak při mechanickém tlaku, téměř vždy jsou pozitivní manévry (např. Laseguovo znamení). Vždy je indikována lumbální punkce.
- Kardiogenní šok: Je tpický špatně hmatným rychlým tepem a chladnou bledou až namodralou kůží.
- Vazovagální synkopa: Suchá teplá kůže, bradykardie, rychlé zlepšení po podání atropinu.
Vybrané komatózní stavy
Hyperglykémické diabetické kóma s ketoacidózou
Provází: Diabetes mellitus 1. typu (DM1), diabetes mellitus 2. typu (DM2) při stresové zátěži (při zvýšené sekreci antagonistů inzulínu). Velmi závažná, reverzibilní, život ohrožující komplikace. Mortalita 5 – 10 %, zvláště u dětí. Charakteristiky jsou následující:
- Porucha regulace sacharidového, proteinového a lipidového metabolismu;
- Hyperosmolalita (vysoká koncentrace glukózy);
- Extracelulární i intracelulární dehydratace;
- Toxické působení ketokyselin;
- Je sníženo pH (acidóza, acidémie) → dráždění dýchacího centra → acidotické Kussmaulovo dýchání (výrazně prohloubené, mírně zrychlené) + zápach acetonu v dechu;
- Abdominální bolest (pseudoperitonitis diabetica), redukce motility GIT až paralytický ileus;
- Prerenální azotemie, pokles koncentrace iontů sodíku v krvi;
- Postupná alterace psychických funkcí až kóma anebo šok z dehydratace.
Hyperosmolární diabetické kóma bez ketoacidózy
Synonyma: Syndrom glukózové hyperosmolarity, nonketotický hyperosmolární syndrom.
Vzniká méně často, převažují starší nemocní s DM2.
- Pomalejší vývoj klinického stavu;
- Velmi vysoká hyperglykémie (obvykle nad 50 mmol/l);
- Velmi vysoká hyperosmolarita (≥ 320 mOsm/l);
- Výrazná dehydratace;
- Hyperazotémie a výrazná glykosurie;
- Jen asi v 10 % kóma, a v 10% reverzibilní neurologické abnormality;
- Komplikace tromboembolickými příhodami.
Laktacidotické kóma
Málo časté, při nedostatečném odstraňování kyseliny mléčné játry a ledvinami. Mezi příčinami jsou kardiální a respirační hypoxie, alkoholismus, vedlejší nežádoucí účinek antidiabetik na bázi sulfonylmočoviny a další.
- Koncentrace kyseliny mléčné v krvi ≥ 6 – 8 mmol/l (norma ≤ 1, 6 mmol/l).
- ↓ pH a ↓ hodnota výchylky bazí (BE) v plazmě.
Hypoglykémické kóma
Akutní, život ohrožující komplikace, hlavně při terapii inzulínem, případně perorálními antidiabetiky.
- První příznaky při poklesu glykémie na hodnoty kolem 2, 8 mmol/l.
- Příznaky kontraregulační: Ze ↑ sekrece adrenalinu - hlad, podrážděnost, třes, pocení, palpitace, tachykardie.
- Příznaky z hypoglykémie: Křeče, fokální neurologický nálezy až kóma.
Vývoj poruchy vědomí při hypoglykémii bez terapie ukazuje tabulka 3.
Tabulka 3. Postup bezvědomí při hypoglykémii bez terapie. Pojmy: Paratonie – generalizovaná svalová rezistence, patrná při pasivním pohybu; Apneustické dýchání – prolongovaná inspirační křeč s následnou přechodnou apnoí; Ataktické dýchání – zcela nepravidelné; Gasping – lapavé dýchání.
Příklady hypoglykémických kómat:
- Reaktivní postalimentární hypoglykémie.
- Autosomálně recesivně děděné intolerance glukózy.
- Organické příčiny.
- Organický hyperinzulinismus – adenom z β-buněk.
- Nedostatek kortizolu.
- Nedostatek růstového hormonu.
- Difuzní choroba jater.
- Exogenní původ.
Jaterní kóma
- Ikterické zbarvení kůže a sklér;
- Zmatenost, neadekvátní reakce, neadekvátní odpovědi;
- Flapping tremor;
- Hyperreflexie (s výjimkou terminálního stadia);
- U alkoholika reflexy někdy chybějí (etylická polyneuropatie).
Urémické kóma
Vyskytuje se nepříliš často - zásluhou hemodialýzy a peritoneální dialýzy – v terminální fázi nedostatečnosti ledvin.
- Bledost (uremická anémie);
- Tremor, křeče, myoklonie;
- Vysoké hodnoty kreatininu a urey v plazmě;
- Vysoké koncentrace iontů kalia v plazmě;
- Metabolická acidóza, hyperpnoe, vydechovaný vzduch je cítit močí;
- Další poruchy vodního a elektrolytového hospodářství
Nadledvinové kóma
Z důvodu hypoglykémie anebo v adizonské krizi. Kóma se vyvine následkem akutního přetížení nadledvin (horečnatá infekce, operace, nadměrná námaha); patologicko-anatomickým korelátem je hemoragická nekróza nadledvin.
- Při chronické nedostatečnosti hyperpigmentace kůže a sliznic¨
- Akutně nauzea, zvracení průjmy, bolest v břiše, šlachové reflexy vyhasínají;
- Dehydratace, klesá krevní tlak, oligurie;
- Snížená koncentrace kortizolu v plazmě.
Hypofyzární kóma
- Nedostatek TSH a ACTH;
- GIT prodromální příznaky, bradykardie, hypotenze, hypotermie;
- Ztráta sekundárního ochlupení, myxedematózní kožní změny;
- Nejčastější fromou je Sheehanův syndrom (akutní nekróza hypofýzy).
Tyreotoxické kóma
U Basedowovy nemoci se díky medikamentózní terapii kóma téměř vůbec nevyskytuje. Příčinou může být náhlé vynechání tyreostatické léčby, operace, infekce apod.
- Tyreotoxická krize, z níž se může vyvinout kóma, se ohlašuje vysokými horečkami nad 40 °C, tachykardií (200/min), průjmy;
- Kůže horká a na rozdíl od nekomplikované hypertyreózy suchá.
Myxedémové kóma
Často jde o reakci na sníženou okolní teplotu při výrazné hypofunkci štítné žlázy.
- Může připomínat zdánlivou smrt: Mělké dýchání, nízká frekvence dýchání, oběhový kolaps s hypotenzí a bradykardií, nízká tělesná teplota (pod 30 °C).
- Převládá pyknický habitus, myxedematózní vzhled kůže a jazyka;
- Velké srdce, bradykardie, zpomalené až chybějící šlachové reflexy, snížená koncentrace hormonů štíné žlázy, koncentrace cholesterolu značně zvýšená (s výjimkou velké malnutrice), plazmatická koncentrace Na+ snížen.
Hyperkalcémické kóma
Je způsobeno výrazným vzestupem hladiny vápenatých iontů v plazmě.
Příčiny hyperkalcémie: Osteolytická karcinóza kostry, mnohočetný myelom, otrava vitaminem D, primární hyperparatyreóza, sarkoidóza (nadprodukce kalcitriolu).
- Kombinace mozkových a ledvinových příznaků.
- Urémie a polyurie, později oligurie a exsikóza;
- Zvracení, bolesti břicha, zácpa;
- Zvýšená kontraktilita myokardu (extrasystoly komor), zkrácené QT na EKG.
Komatózní stavy při tetanii
Jsou velmi vzácné (snížená hladina vápníku, ale současně je acidóza).
Kardiovaskulární poruchy spojené s bezvědomím
Všechny, které vedou k nedostatku kyslíku v mozku: Nízký tlak, srdeční selhávání, poruchy rytmu (velmi nebezpečná je komorová fibrilace), šokové stavy – různé stupně poruch vědomí.
Respirační poruchy spojené s bezvědomím
Všechny, které vedou k respirační insuficienci
Kóma při syndromu z hyperviskozity
Paraproteinémie IgM.
Kóma při celkových chorobách
Infekce, septikémie, nádory.
Kóma při poruchách elektrolytového a acidobazického hospodářství
Dehydratace, hypofosfatémie (↓ tvorba ATP, ↓ 2, 3-DPG v erytrocytech - posun disociační křivky doleva, ↓ nabídka kyslíku ke tkáním).
Hypoosmolární stavy spojené s poruchami vědomí
- Hlavním nebezpečím je edém mozku, zvýšený intrakraniální tlak, vstup vody z hypotonického intersticia do mozkových buněk.
- Pokles hladiny sodíku pod 120mmol/l: nevolnost, bolest hlavy
- Pokles pod 110mmol/l – letargie křeče, kóma
Hyperosmolární stavy
- Snížení objemu nervové tkáně - voda z buněk přechází do hypertonického intersticia.
- Příznaky: Letargie, zmatenost, křeče až komatózní stavy.
Při neuvážené léčbě hyperosmolárních stavů a rychlém snížení osmolality v plazmě hrozí mozkový edém!
Poruchy vědomí při změnách tělesné teploty
Hypotermie (podchlazení)
- Ochlazení tělesného jádra pod 34 °C - různé stupně poruchy vědomí.
- Ochlazení tělesného jádra na 32 °C - pokles TK, poruchy srdečního rytmu, útlum dýchacího centra, hypoxémie, plicní edém, ARDS, hypoglykémie, hyperkalémie, metabolická acidóza.
Hypertermie (přehřátí)
- Akutní: Synkopy z tepla.
- Subakutní: Svalové křeče, pokud náhrada ztrát tekutin potem jen čistou vodou, pak celková slabost, přehnané vazomotorické reakce.
- Chronické: Ztráta tekutin, vyčerpání, pokles hmotnosti, neurastenický syndrom, hypotonie, tachykardie, dušnost při námaze, nespavost.
Úpal (syriasis)
Zvýšení tělesné teploty nad 39 °C
- Zvýšení spotřeby kyslíku tkáněmi, zvýšení katabolismu proteinů, glycidů, a lipidů zvýšení pulzové a dechové frekvence;
- Vazodilatace, pokles krevního tlaku, závratě, kolaps, přechodná ztráta vědomí.
- Zvýšení osmolarity extracelulární tekutiny
Tělesná teplota 42 – 43 °C
- Závažné poškození CNS, ztráta vědomí, periodické dýchání, křeče.
Úžeh
- Výrazně postižena činnost CNS, bolesti hlavy a zvracení, bezvědomí hyperreflexie, tonicko-klonické křeče, fibrilace srdečních komor.
Kóma při exogenních otravách
Diagnóza se zakládá na anamnéze, klinickém obrazu a nezbytné toxikologické analýze tělních tekutin (krve, moči anebo žaludečního obsahu).
- Otrava drogami, sedativy a hypnotiky: Tlumivé účinky na oběhový a dýchací systém, tonicko-klonické křeče.
- Otrava analgetiky a antipyretiky: Kyselina salicylová, paracetamol (hluboké dýchání, resp. alkalóza, poškození jaterních buněk).
- Otrava alkoholem: Zarudlý obličej, nízký tlak, zápach aldehydu anebo kyseliny.
- Otrava oxidem uhelnatým: Růžové zbarvení kůže, svalové křeče, laktacidóza.
- Otrava kyanidem: Tachykardie, křeče, mydriáza.
- Otrava atropinem: Jedovaté rostliny, zcčervenání obličeje, suchost sliznic, tachykardie, mydriáza.
- Kómatem se může projevit také otrava různými rozpouštědly.
Poruchy vědomí při záchvatech
- Mezi nejznámější záchvatovité stavy poruch vědomí patří především skupina epileptických onemocnění.
Zpracovala: Doc. MUDr. Květoslava Dostálová, CSc., Ústav patologické fyziologie LF UP v Olomouci.