Úvod
Protože je mozek uzavřen v kostěné schránce lebky, ovlivňují ho nejen procesy, které se odehrávají přímo v něm, ale i změny v jeho sousedství. Proto nás zajímá vše, co je uložené v lebce, i lebka sama.
Přímé zobrazení mozku dříve nebylo možné. Po objevu rentgenových paprsků (v roce 1895) šlo posoudit stav kostěné schránky – lebky. Ale to jen málo vypovídá o stavu jejího obsahu. Ani použití vzduchu nebo kontrastních látek, kterými se plnily prostory vyplněné mozkomíšním mokem a později angiografie, která zobrazuje cévy zásobující mozek krví, neumožňovaly zobrazit mozek přímo.
Výpočetní tomografie (CT)
Převrat znamenalo až zobrazování pomocí výpočetní tomografie („počítačové tomografie“, anglicky computed tomography – proto zkratka CT). První klinicky použitelný přístroj byl vyroben v roce 1972. Od té doby se tato metoda významně zkvalitnila, zrychlila a rozšířila své možnosti z původního zobrazování mozku na zobrazování všech částí těla. Zobrazuje mozek (nebo jiné části těla) ve vrstvách – virtuálně jej „rozřezává“ na jednotlivé vrstvy. Rentgenové záření vycházející z rentgenky je registrováno systém detektorů, přičemž během zhotovování jednotlivých vrstev rentgenka a detektory rotují kolem pacienta. Celková doba vyšetření mozku je 5–10 minut.
Při CT vyšetření se získávají skeny v transverzální rovině. . To znamená, že strany jsou „obráceně“ – pravá mozková hemisféra se zobrazuje vlevo.
CT vyšetření lze provést buď jen nativně, nebo nativně a po nitrožilní aplikaci kontrastní látky, nebo přímo pouze po nitrožilní aplikaci kontrastní látky. Způsob vyšetření závisí na jeho účelu (indikaci), v případě nejasného nálezu na nativních skenech lze doplnit postkontrastní sérii.
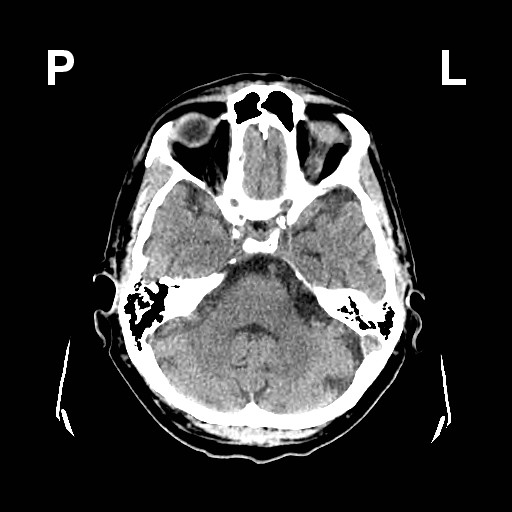
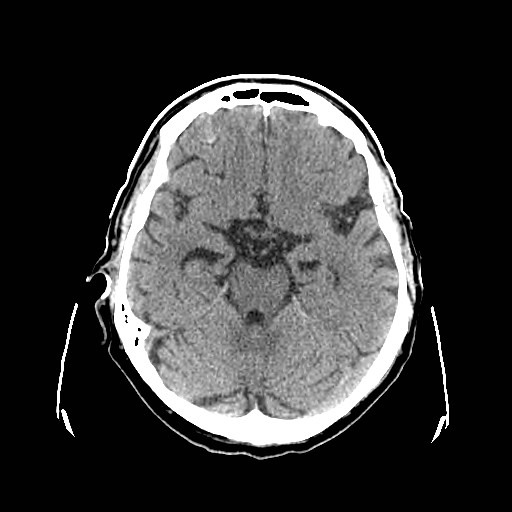
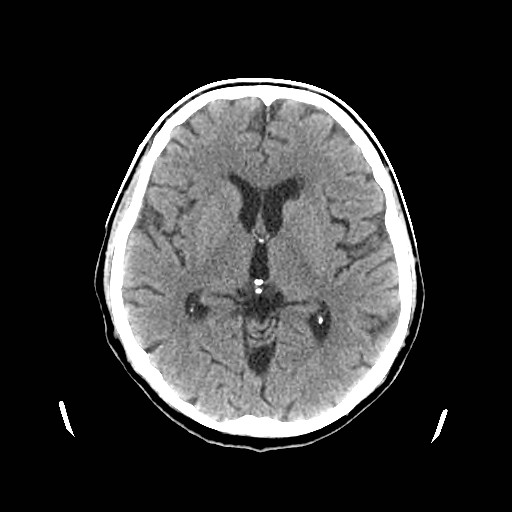
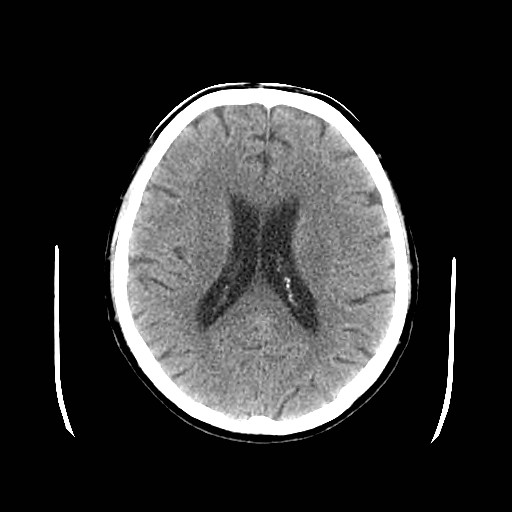
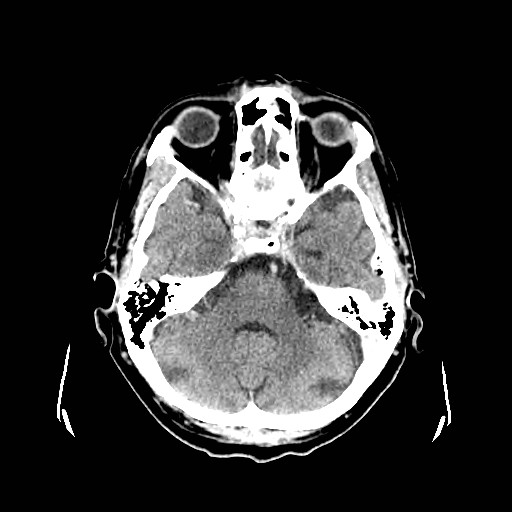
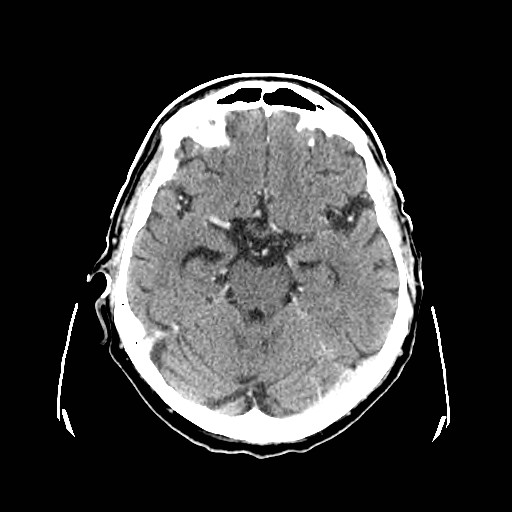
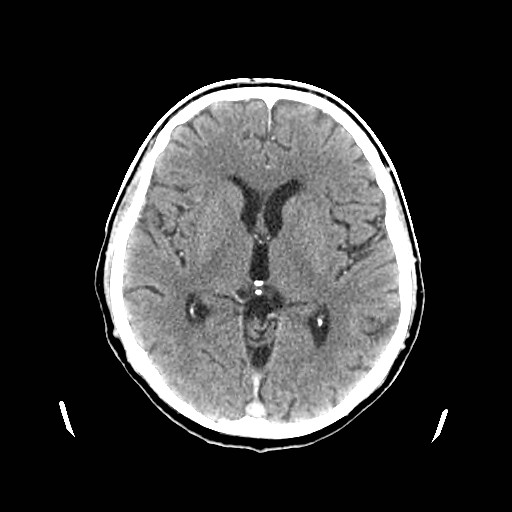
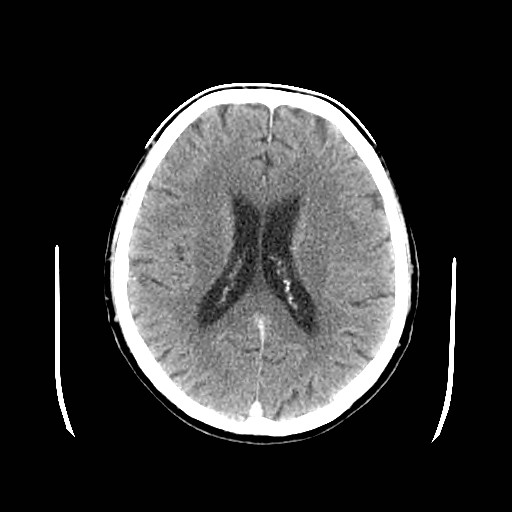
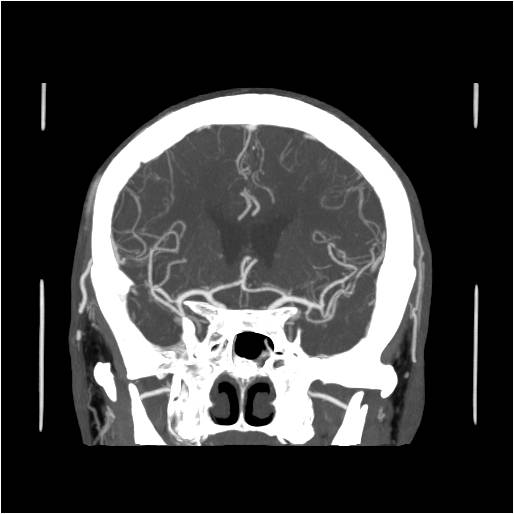
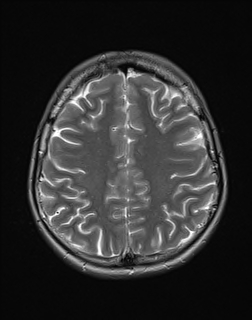
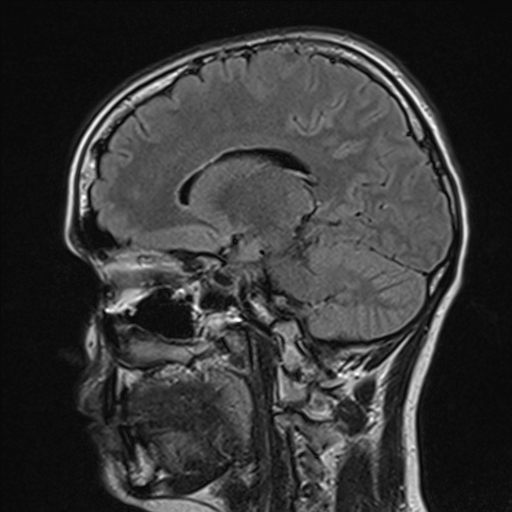
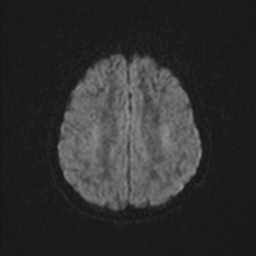
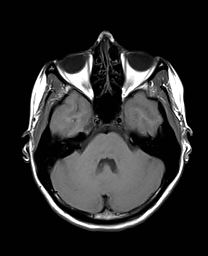
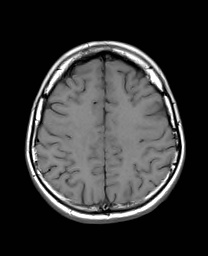
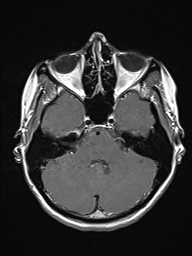
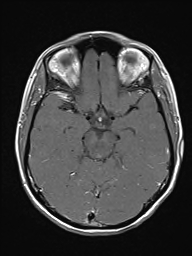
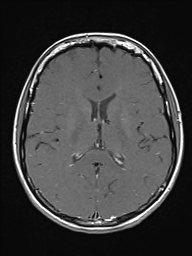
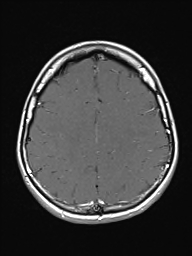
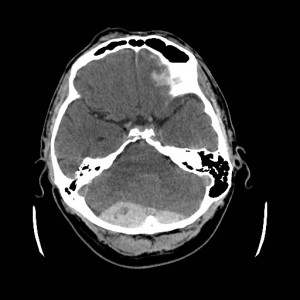
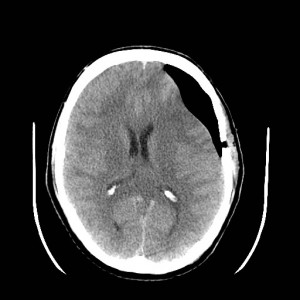
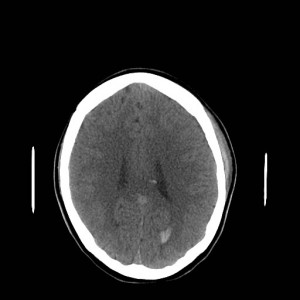
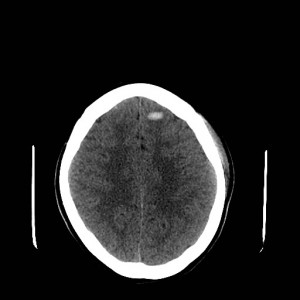
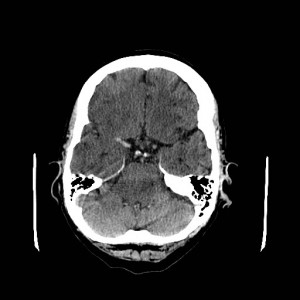
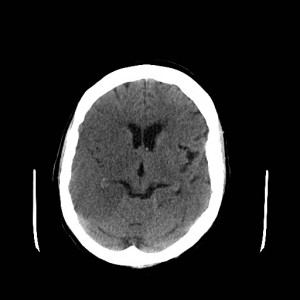
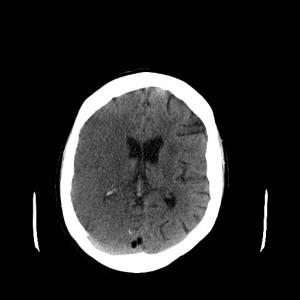
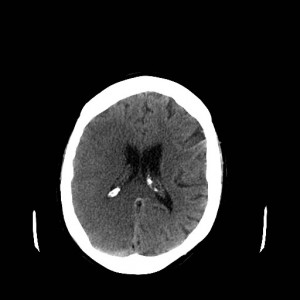
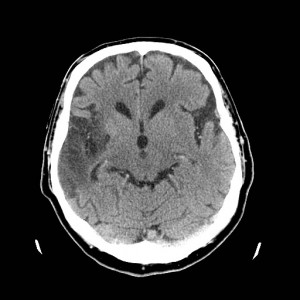
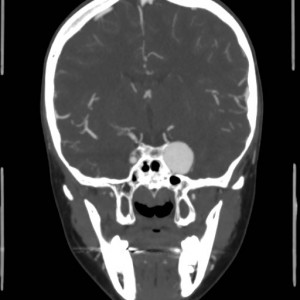
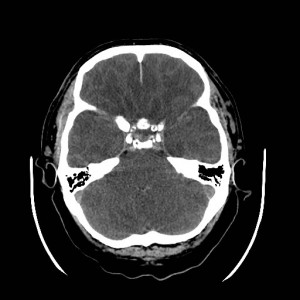
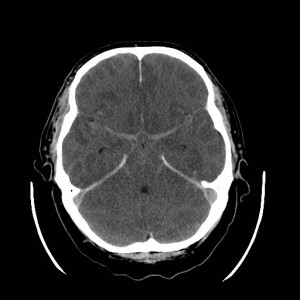
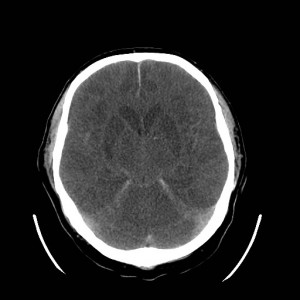
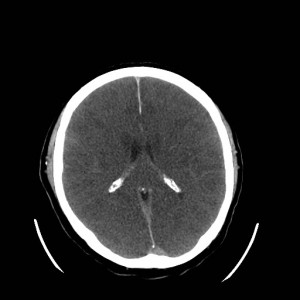
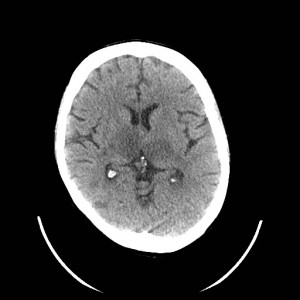
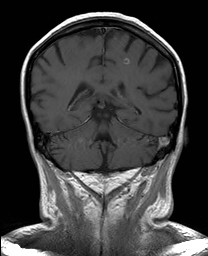
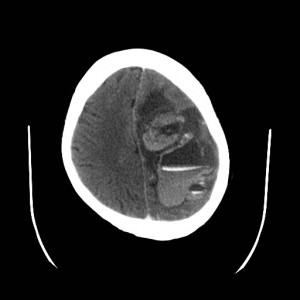
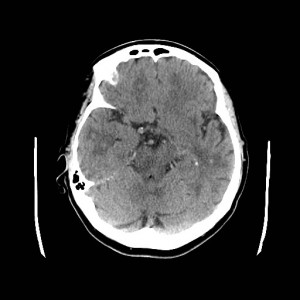
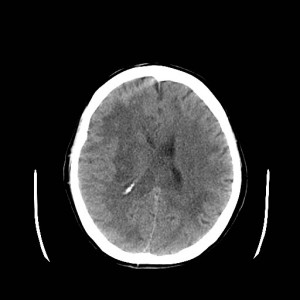
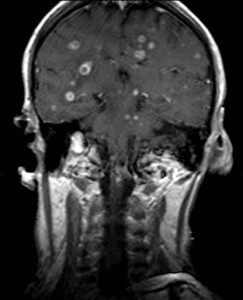
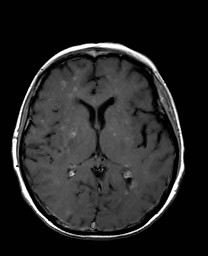
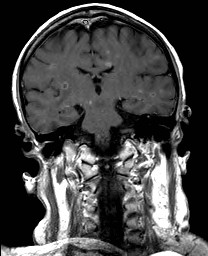
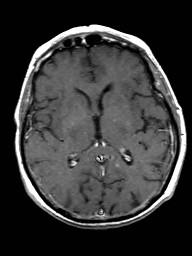
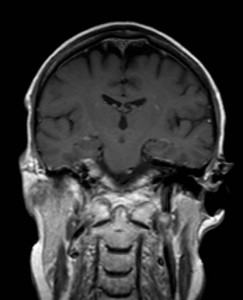
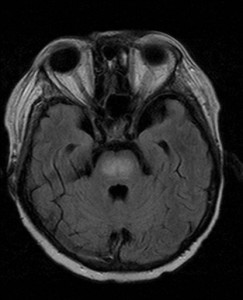
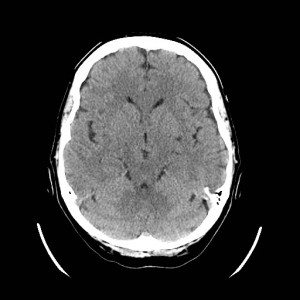
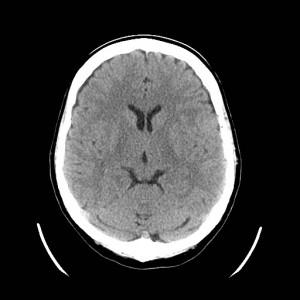
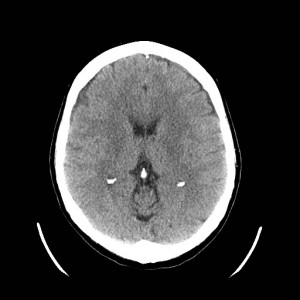
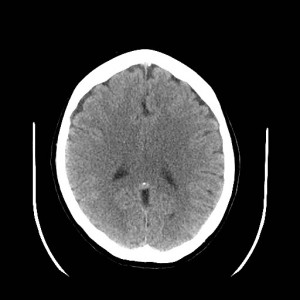
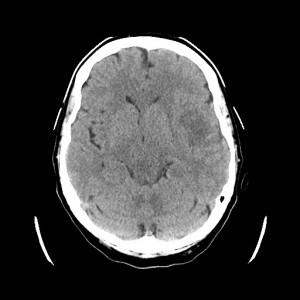
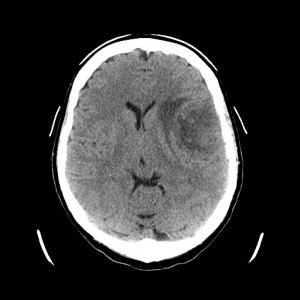
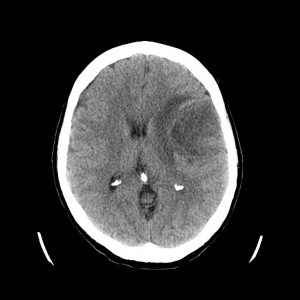
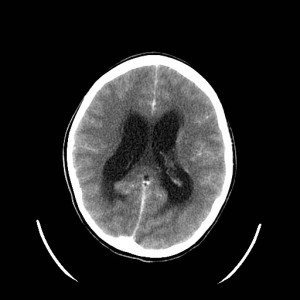
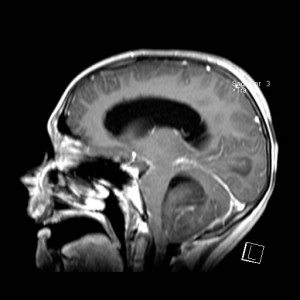
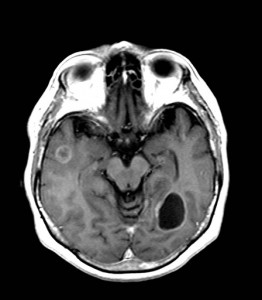
Ukázka několika vrstev CT vyšetření u pacienta s normálním nálezem je na obr. 1.
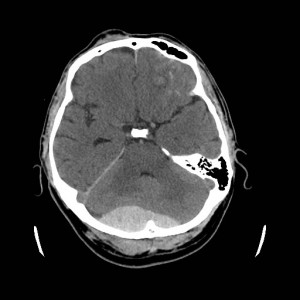
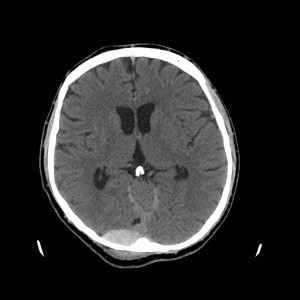
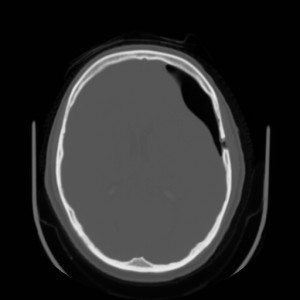
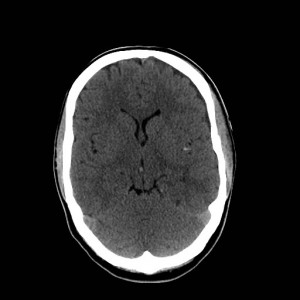
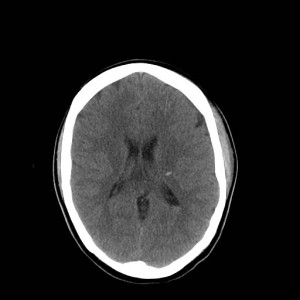
Obr. 1. CT mozku – normální nález. CT vyšetření se skládá z několika desítek obrazů (skenů). Jejich šířka je obvykle 2,5 – 5 mm. Skeny se získávají v transverzální rovině. Obrazy jsou orientovány tak, že strany jsou na CT (i MR) skenech „obráceně“ (podobně jako na rentgenových snímcích) – tj. pravá strana pacienta je na levé straně obrazu (je to vyznačeno na obr. a). Jednotlivé skeny na sebe navazují tak, že pokrývají celý mozek od lební báze až po vrchol mozku. Zde jsou při nativním vyšetření v řadě (a-d) zobrazeny pouze 4 z nich. Vyšetření se provádí buď jen nativně – tj. bez nitrožilní aplikace kontrastní látky (obr. 1a–d), nebo jako kombinace nativního a postkontrastního vyšetření (obr. 1e–h).
Obr. 1e-h. CT mozku – normální nález. Skeny ve stejné úrovni jako na obr. 1a-d po nitrožilní aplikaci kontrastní látky. U normálního nálezu se kontrastní látkou sytí jen některé struktury (např. choroidální plexy). Významné pro diagnostiku je ovšem sycení patologických procesů, z nichž některé nemusí být vůbec patrné při nativním vyšetření.
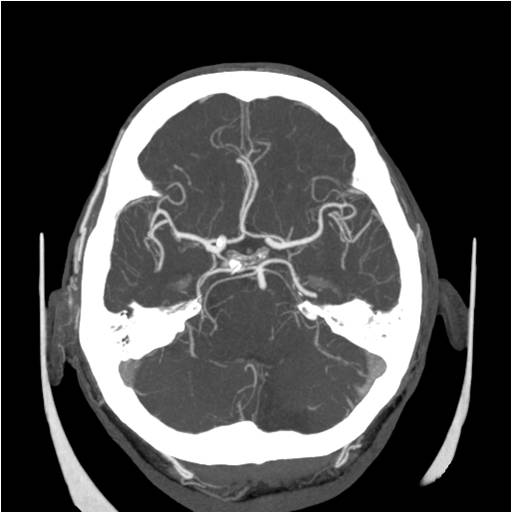
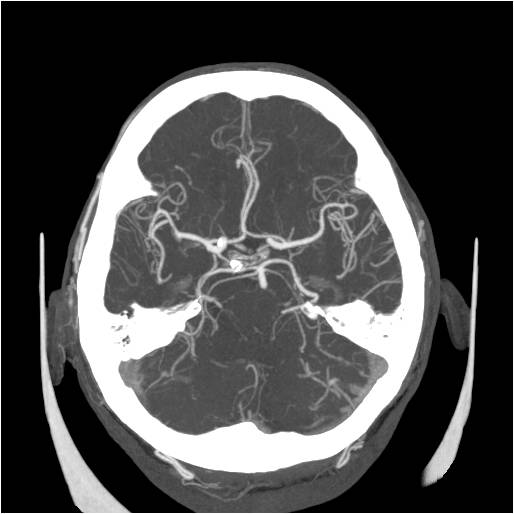
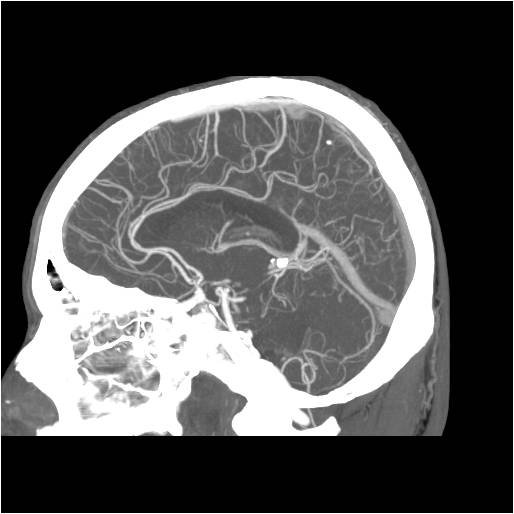
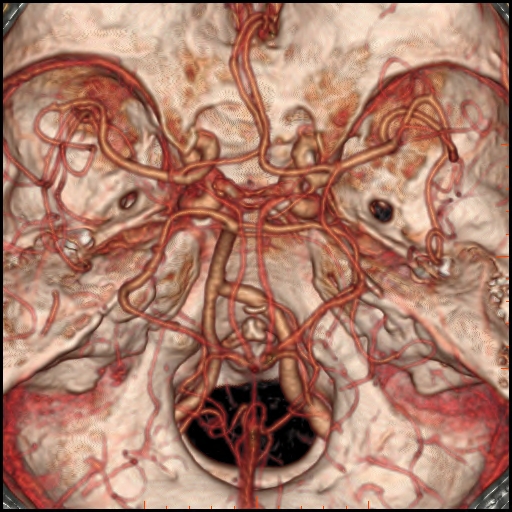
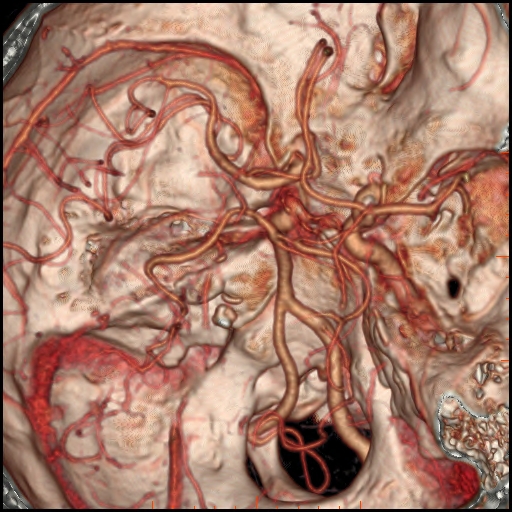
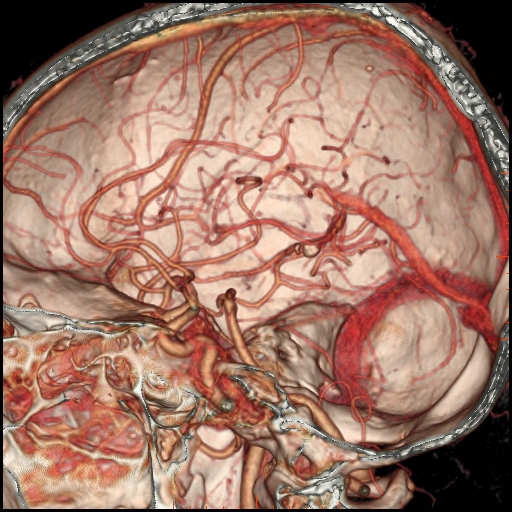
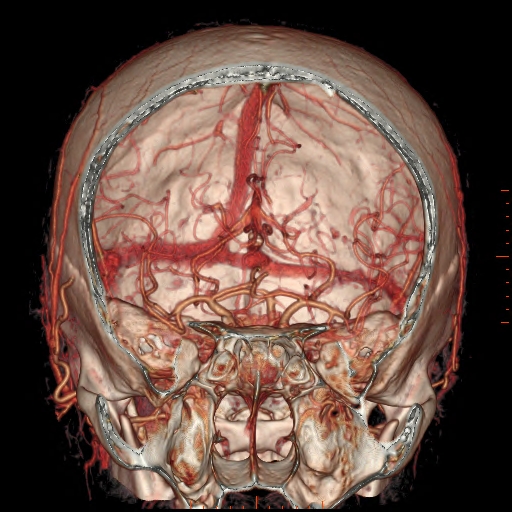
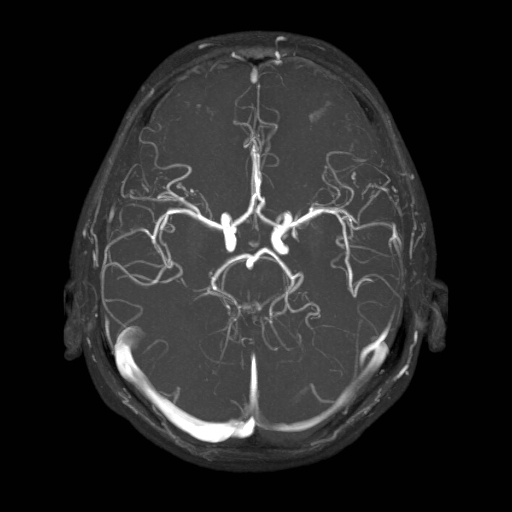
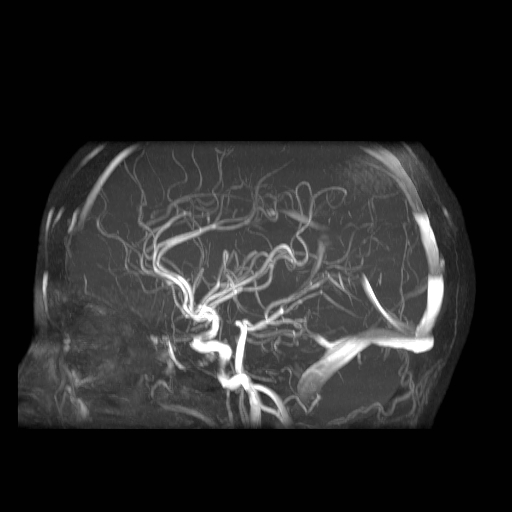
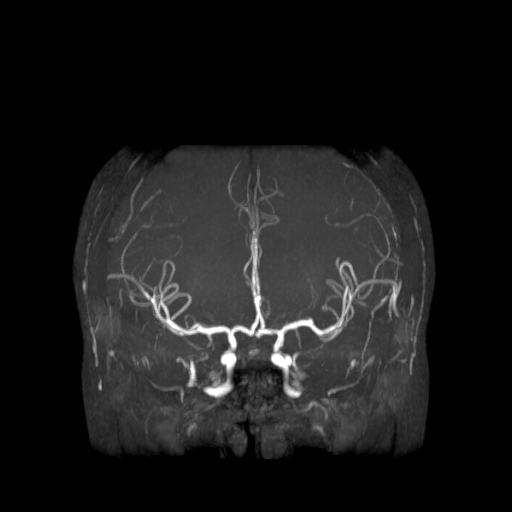
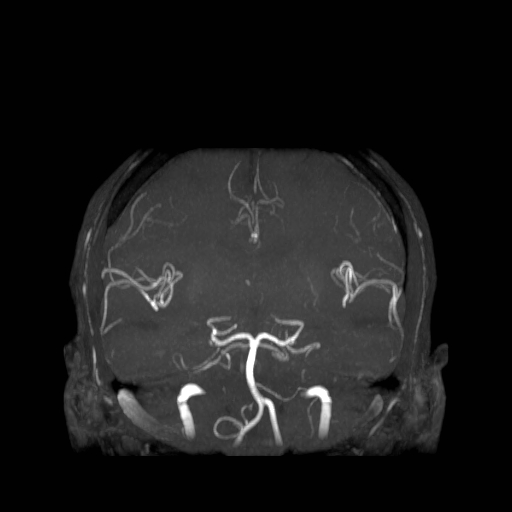
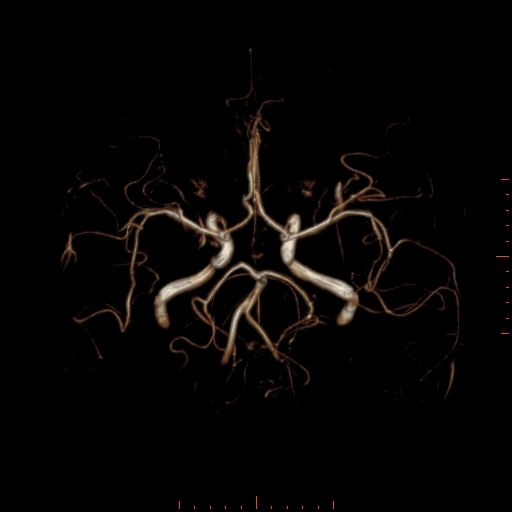
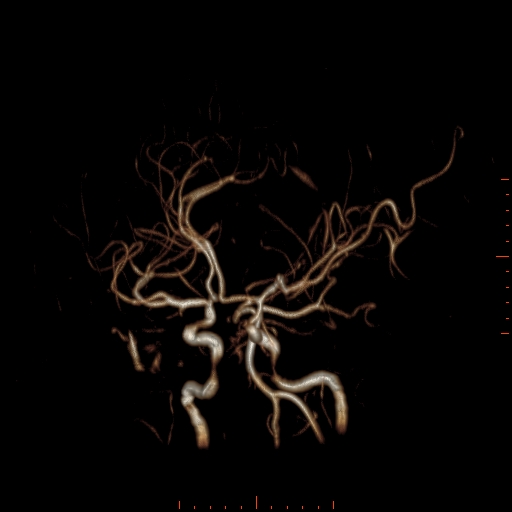
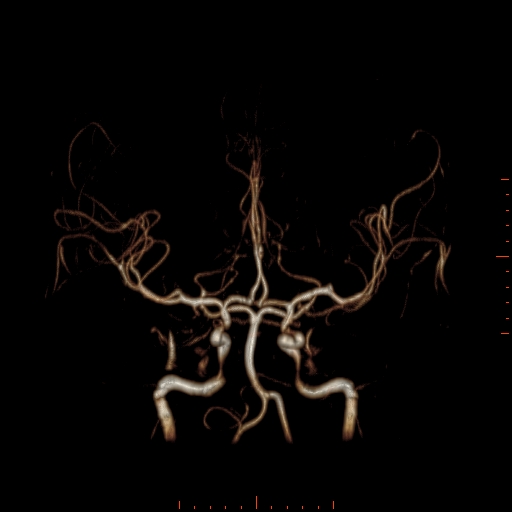
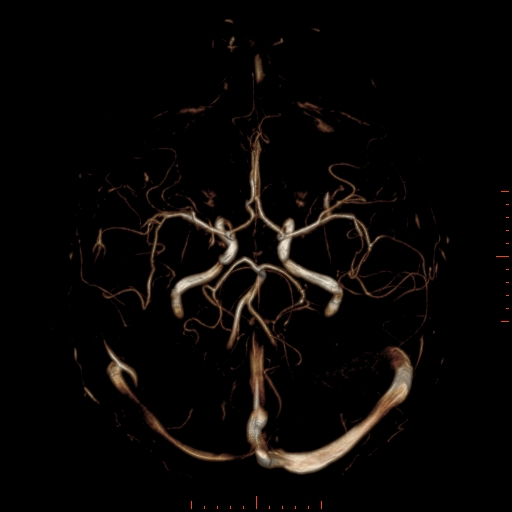
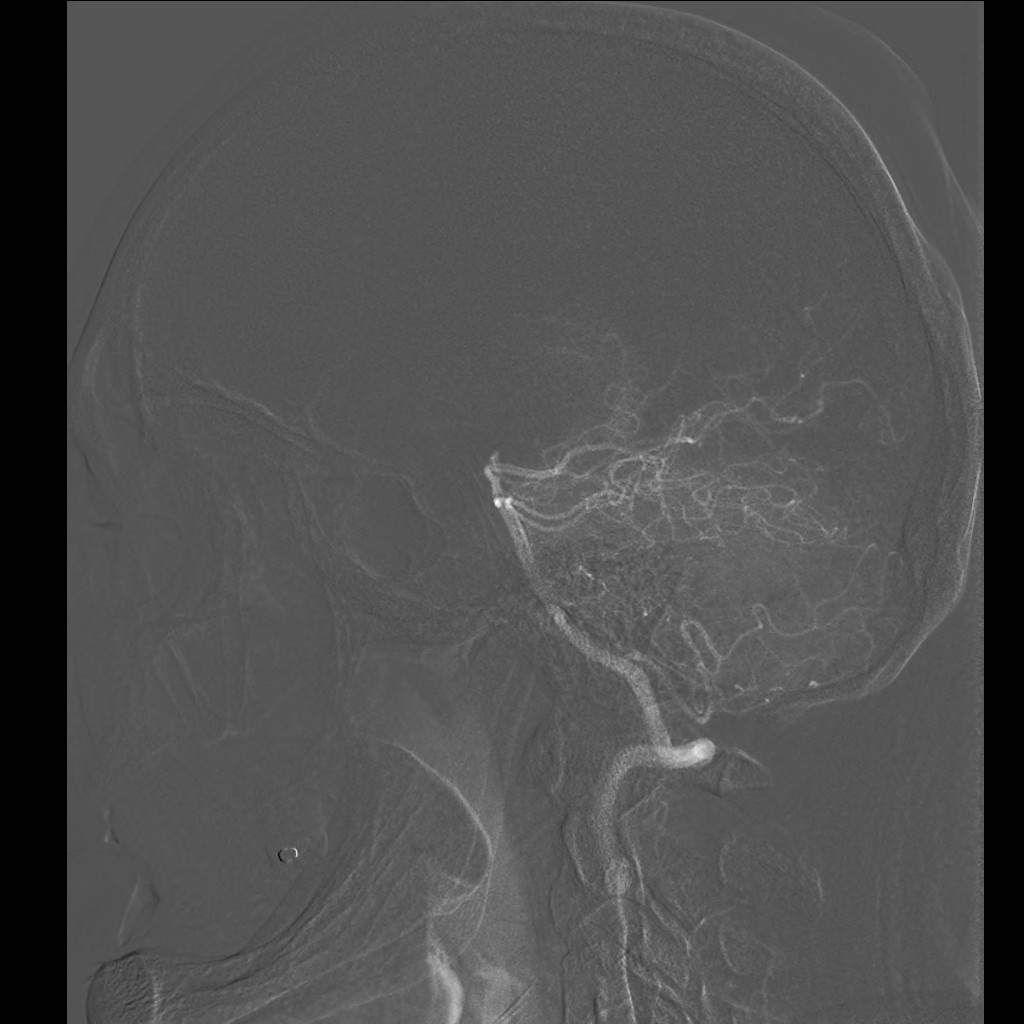
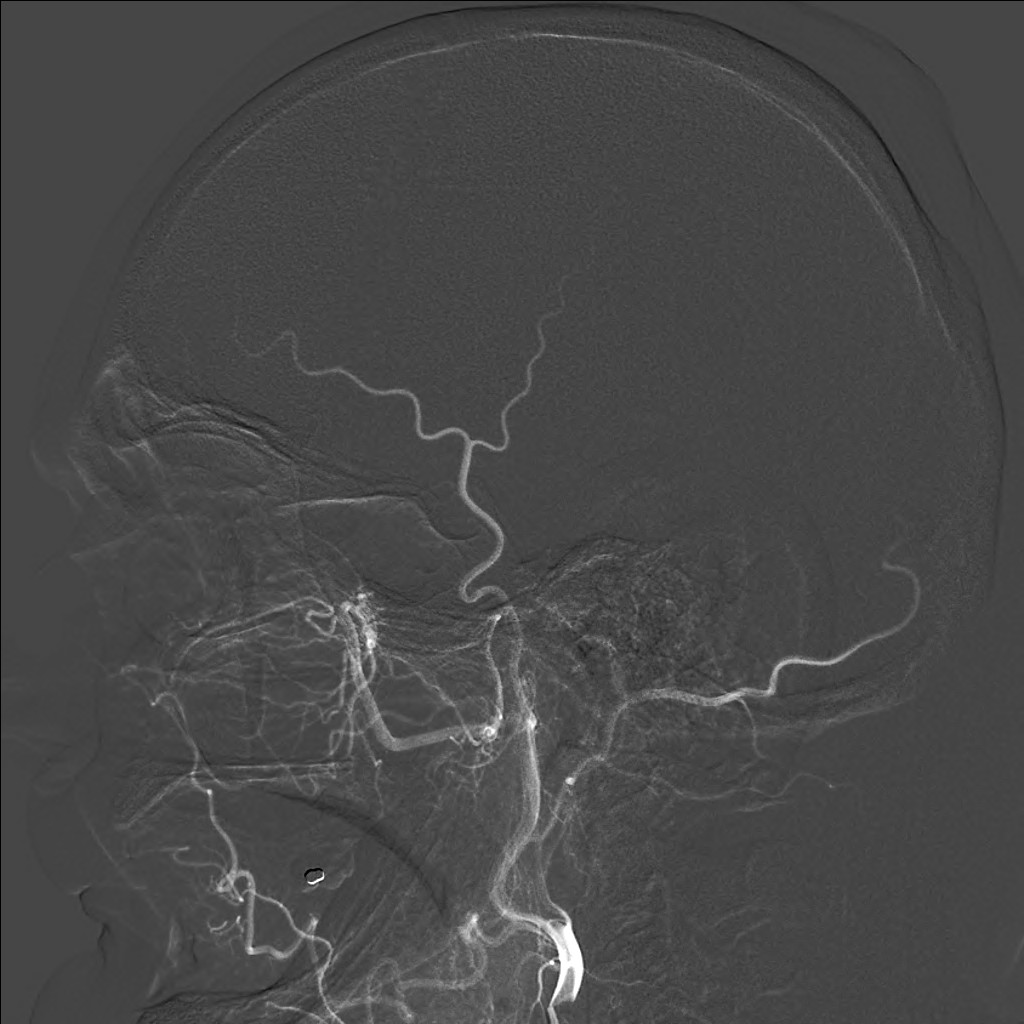
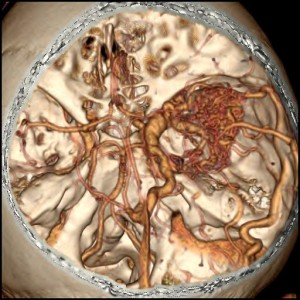
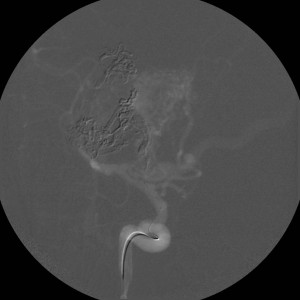
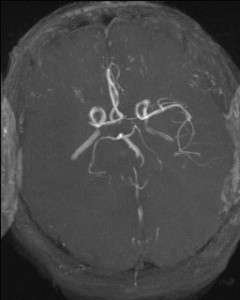
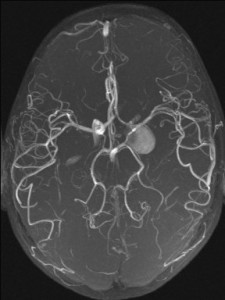
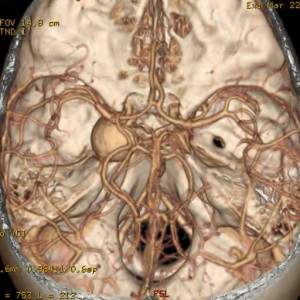
Při CT vyšetření s rychlým nitrožilním podáním kontrastní látky lze zobrazit i cévy zásobující mozek – CT angiografii (CTA). Při CTA se využívá i dalších možností zpracování CT skenů, kterým jsou rekonstrukce v jiné rovině anebo trojrozměrná rekonstrukce (obr. 2 a videozáznam 2-1).
Obr. 2. CT angiografie (CTA) mozku – normální nález. CTA se provádí tak, že se nitrožilně aplikuje bolus kontrastní látky a v okamžiku její nejvyšší koncentrace v tepnách zásobujících mozek se provede rychlá série tenkých CT skenů. Z nich se potom rekonstruují různé typy obrazů zobrazující cévy zásobující mozek. Strany na skenech jsou orientovány stejně jako na základních CT skenech. Obrazy MIP („maximum intensity projection“) 2a-d zachycují struktury určité denzity (zde cévy a skelet) ve vrstvě, jejíž šířku lze nastavit a podle potřeby měnit. a – 2D Obraz v axiální rovině, b – širší vrstva ve stejné rovině, c – silnější vrstva zachycující cévy v sousedství střední čáry v sagitální rovině, d – vrstva ve frontální (koronální) rovině zachycující větvení vnitřních krkavic (aa. carotides internae).
Obr. 2e–h. Barevné 3D rekonstrukce typu „volume rendering“. Různé pohledy na cévy (a skelet lebky) po virtuálním odstranění částí bránících pohledu. Stranová orientace je na 3D rekonstrukcích dána místem pohledu. Další možnosti zobrazení a rekonstrukcí ukazuje videozáznam 2-1.
Indikace a kontraindikace
Indikace k CT mozku zahrnují prakticky všechny skupiny diagnóz. K nejčastějším patří akutní stavy (úrazy, cévní mozkové příhody). Dalšími jsou vyloučení nebo potvrzení přítomnosti ložiskových lézí (tumorů, malformací…), záněty či pooperační komplikace. V mnoha případech se překrývají indikace k vyšetření CT a magnetickou rezonancí.
Absolutní kontraindikace k CT vyšetření nejsou, relativní kontraindikací je těhotenství.
Magnetická rezonance (MR)
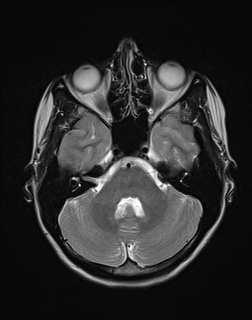
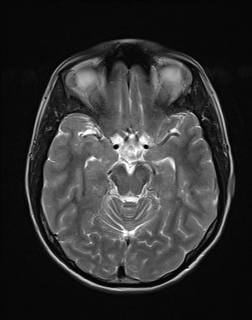
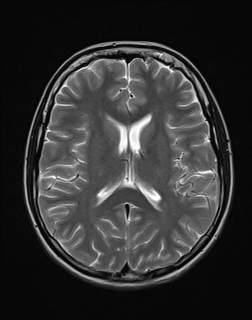
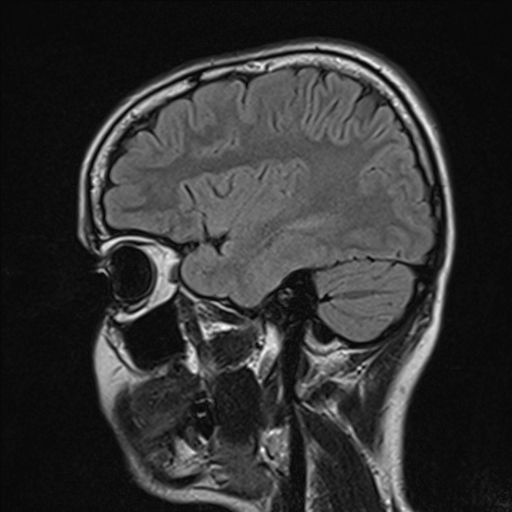
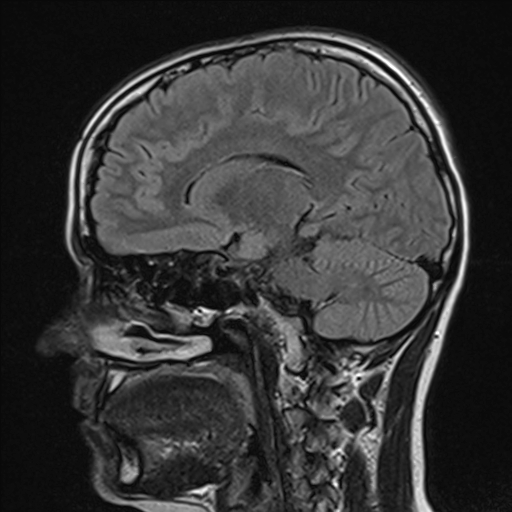
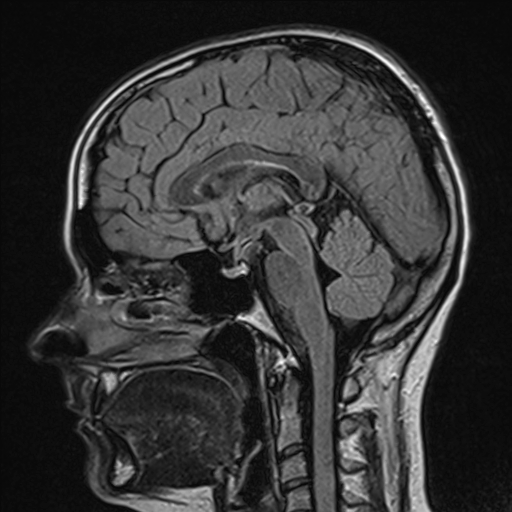
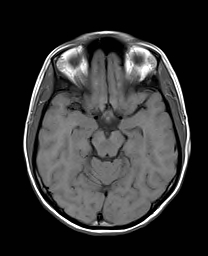
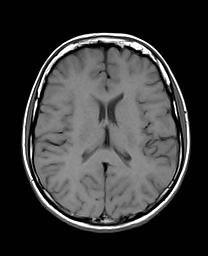
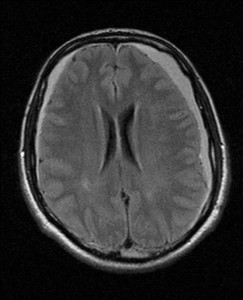
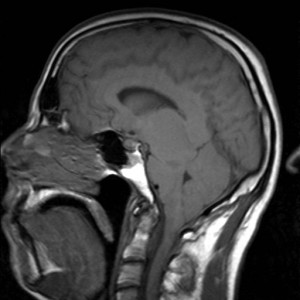
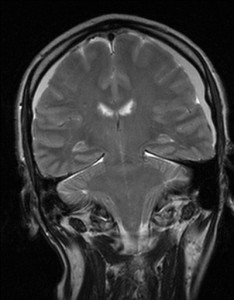
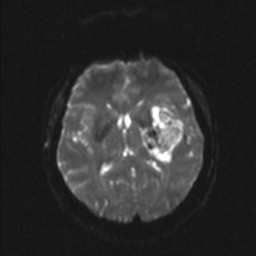
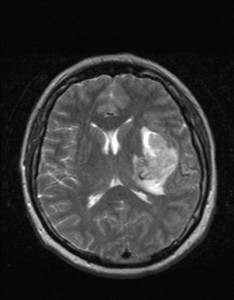
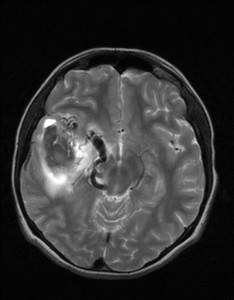
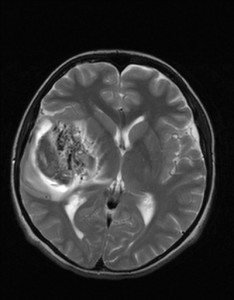
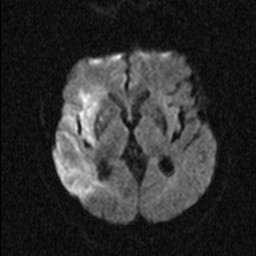
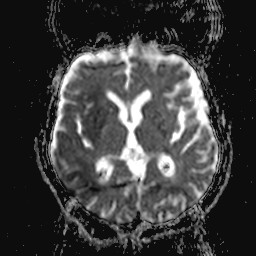
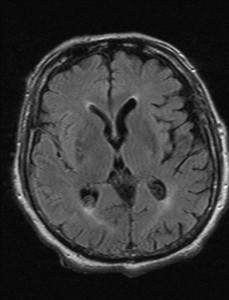
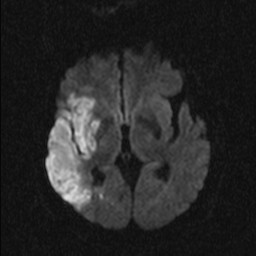
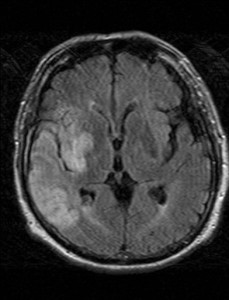
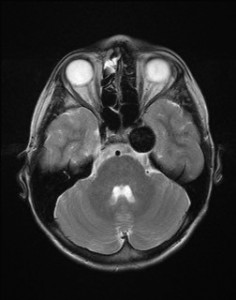
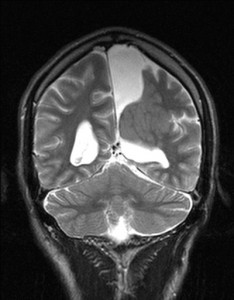
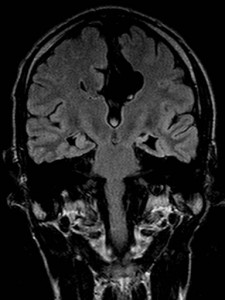
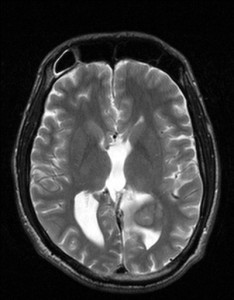
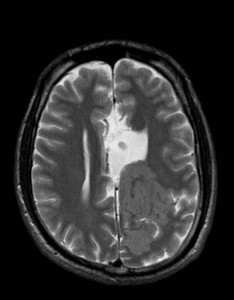
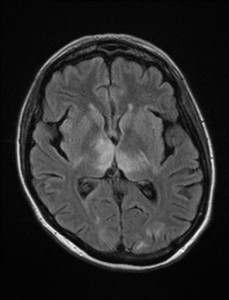
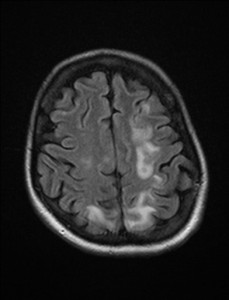
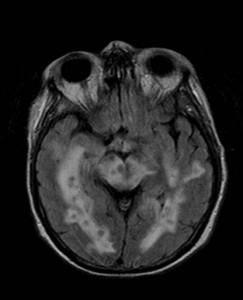
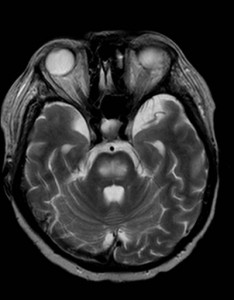
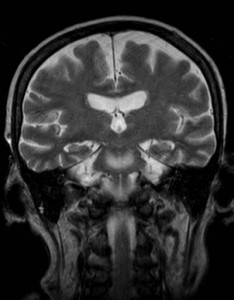
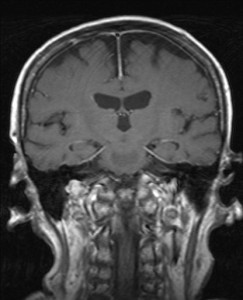
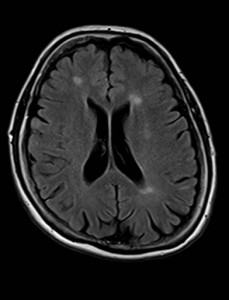
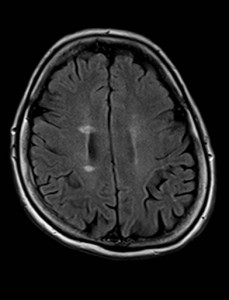
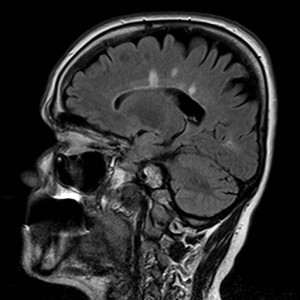
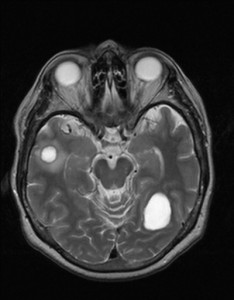
Nejpřesnější zobrazení morfologie mozku umožňuje magnetická rezonance (MR). Principem metody je excitace jader atomů vodíku umístěných v silném magnetickém poli pomocí elektromagnetických pulzů. Vyšetření trvá 20 – 40 minut a jsou při něm získávány různé typy obrazů v různých rovinách. Podobně jako při CT jde o obrazy vrstvové. Výhodou proti CT vyšetření je možnost zobrazení méně výrazných změn (např. plaky roztroušené sklerózy nejsou na CT obvykle patrné, zatímco na MR ano) a žádné nežádoucí účinky. Obrazy lze zhotovit v libovolné rovině. Ukázka několika skenů z vyšetření magnetickou rezonancí u pacienta s normálním nálezem je na obr. 3.
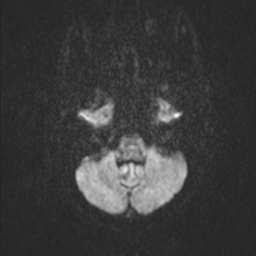
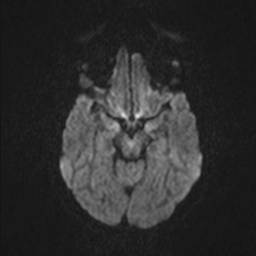
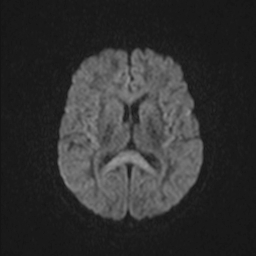
Obr. 3. MR mozku – normální nález. Vyšetření mozku magnetickou rezonancí se skládá z několika typů sekvencí zachycujících mozek v různých rovinách. Každá sekvence obsahuje několik (dnes nejčastěji kolem 20) obrazů ve zvolené rovině. Zde jsou prezentovány vždy čtyři skeny z každé sekvence. Z jejich srovnání může být nejlépe patrné, jak se na jednotlivých sekvencích zobrazení stejných struktur vzájemně odlišuje. a–d, Sekvence T2 v axiální rovině, e–h, sekvence FLAIR sagitálně, i–l, sekvence DWI axiálně, m–p, sekvence T1 axiálně nativně, q–t, sekvence T1 axiálně po nitrožilní aplikaci kontrastní látky. Prezentované skeny v axiální rovině byly vybrány tak, že vždy zobrazují stejné struktury. Stranová orientace je stejná jako při CT (viz popis obr. 1).
Obr. 3e–h. MR sekvence FLAIR sagitálně.
Obr. 3i–l. MR sekvence DWI axiálně.
Obr. 3m–p. MR sekvence T1 axiálně nativně.
Obr. 3q–t. MR sekvence T1 axiálně po nitrožilní aplikaci kontrastní látky (aplikace kontrastní látky se projeví téměř výhradně na T1 sekvencích).
I při MR lze provést vyšetření po nitrožilní aplikaci kontrastní látky. I když je jiná než při CT vyšetření, její efekt je podobný. Projeví se však téměř výhradně na T1 sekvenci, obrazy na ostatních sekvencích nejsou ovlivněny.
MR angiografie
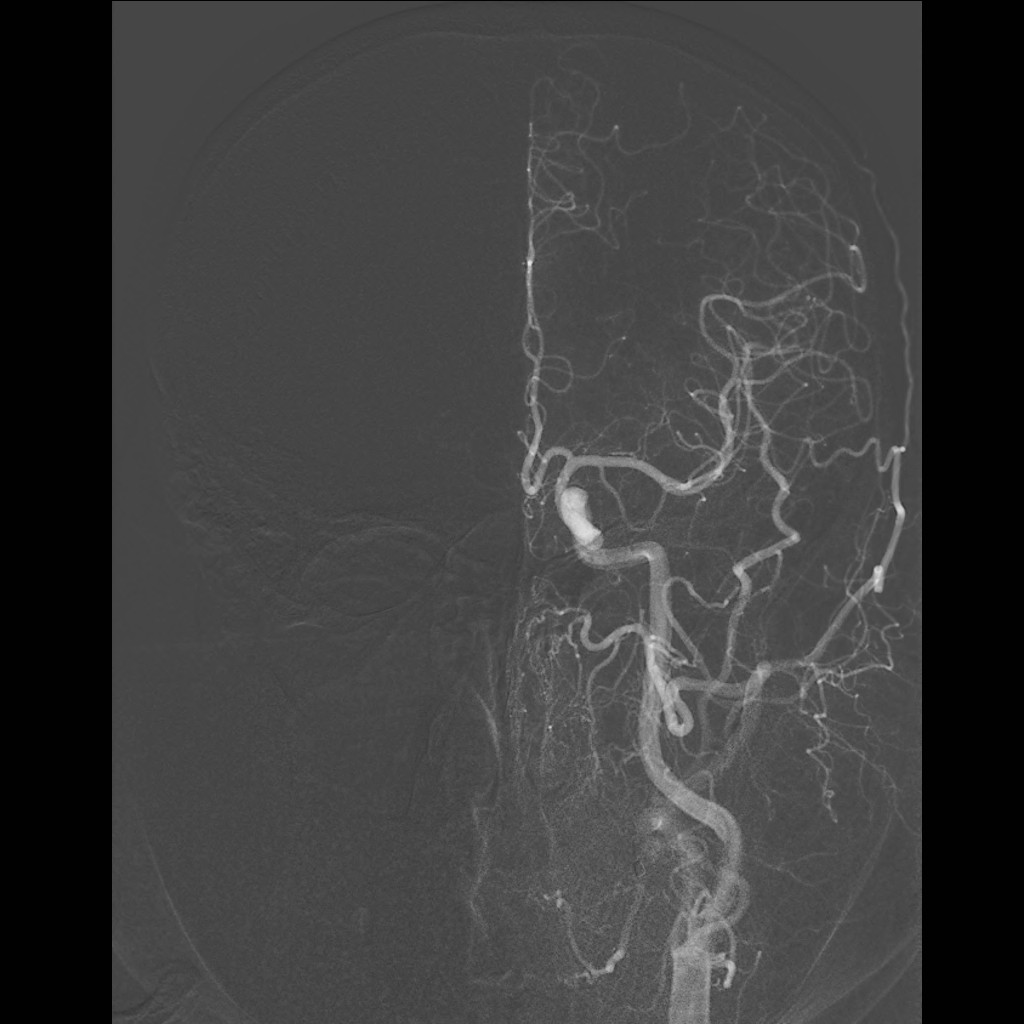
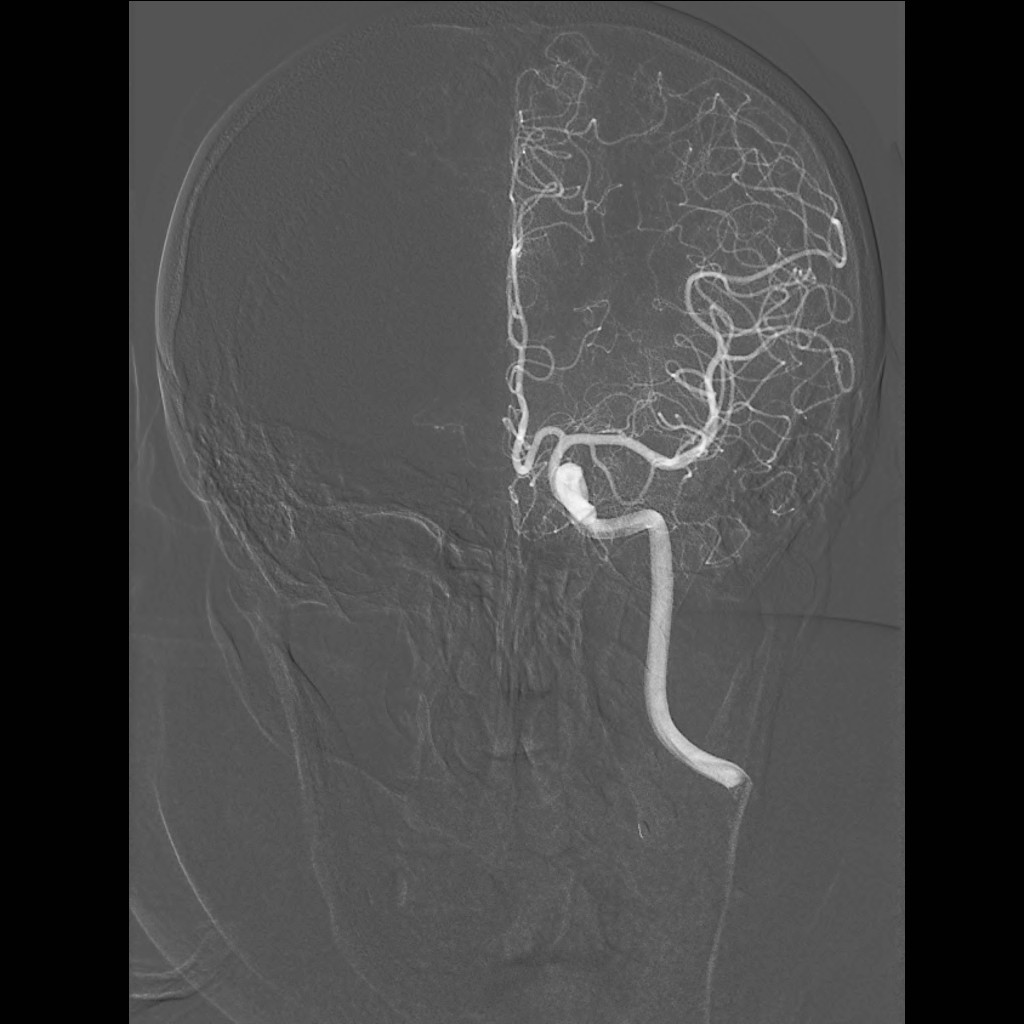
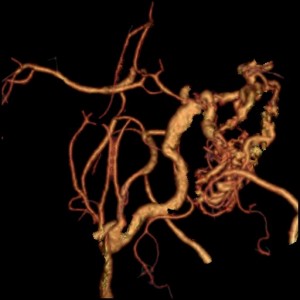
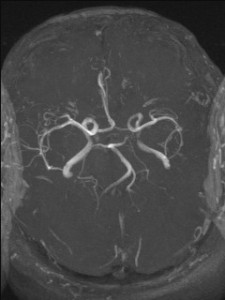
Magnetická rezonance (MR) umožňuje nejen výše popsané zobrazení („magnetic resonance imaging“ – MRI), ale i jiné typy vyšetření, jako např. zobrazení cév – MR angiografii (MRA) (obr. 4) a další (viz níže).
Obr. 4. MR angiografie (MRA) mozku – normální nález. Na rozdíl od CTA není při MRA nezbytná aplikace kontrastní látky. Lze „zobrazit pohyb“ – tok v cévách – i nativně. Takto byly získány i prezentované obrazy. (V některých případech však je nitrožilní aplikace kontrastní látky nutná.) Obr. 4a–d. Obrazy MIP zachycující tepny i žíly. a – v axiální rovině, b – v sagitální rovině, c – ve frontální (koronální) rovině více frontálně – zobrazuje větvení vnitřních krkavic, d – ve frontální rovině více dorzálně – zobrazuje vertebro–bazilární povodí. Obr. 4e–h. Barevné rekonstrukce typu „volume rendering.“
Obr. 4e–h. Obr. 4e-g – Barevné rekonstrukce typu „volume rendering“; různé pohledy pouze na tepny. Obr. 4h (nejvíce vpravo) – Barevná rekonstrukce typu „volume rendering“; podobný pohled jako na (e), ale i se zobrazením části žilních splavů. Rekonstrukci je také možno zhlédnout na videozáznamu 4-1.
Funkční magnetická rezonance (fMRI)
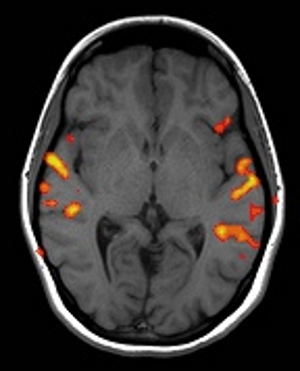
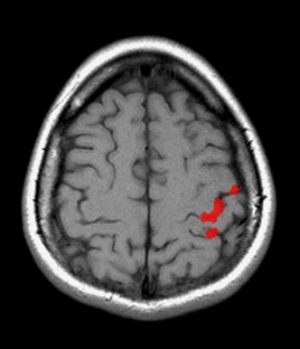
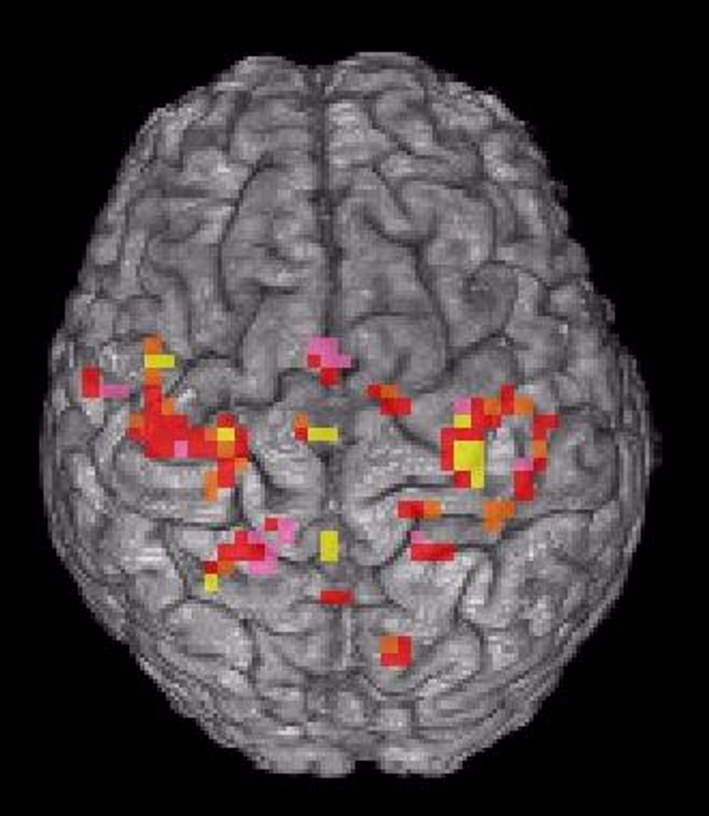
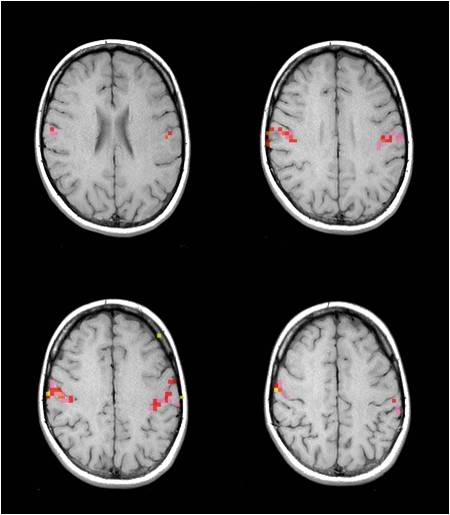
Při fMRI se využívá poznatku, že oblasti mozku, které aktivně pracují, mají vyšší spotřebu kyslíku, a jsou proto více prokrveny než oblasti, které jsou v klidu. Toto zvýšené prokrvení lze zachytit a zobrazit. Asi nejnázornější zobrazení nabízejí snímky, kde jsou místa aktivity označena barevně na pozadí předtím zhotovených klasických vrstev MR vyšetření nebo jejich trojrozměrných rekonstrukcí (obr. 5). fMRI vyšetření je časově náročné, trvá obvykle 30 – 60 minut. Skládá se z opakování určitých úloh a období klidu. Typy úloh mohou být různé – od mechanických, kdy vyšetřovaný pohybuje určitou částí těla, přes sluchové či optické, kdy jsou mu pouštěny různé zvuky či promítány obrazy, až po složité úlohy zkoumající více oblastí a jejich vzájemné vztahy.
Obr. 5. Funkční magnetická rezonance (fMRI) mozku – normální nálezy u dobrovolníků. Aktivní oblasti mozku pracující při různých úlohách lze zobrazit různými způsoby. Nejčastěji jsou zobrazeny barevně na pozadí klasických skenů nebo trojdimenzionálních rekonstrukcí. a, Aktivované části mozku při poslechu čteného textu. b, Aktivované částí mozku při pohybu prstů pravé ruky. c, Aktivované částí mozku při pohybu prstů obou rukou na pozadí 3D rekonstrukce povrchu mozku. d, Aktivované části mozku při pohybu jazyka ze strany na stranu.
Indikace a kontraindikace MR
Zobrazení mozku patří spolu s vyšetřeními páteře k nejčastějším indikacím MR. Indikace k MR a CT jsou do velké míry podobné. Jde zejména o průkaz nebo vyloučení přítomnosti ložiskových lézí a stážování tumorů. MR nebývá indikována u akutních stavů zejména proto, že trvá déle než CT vyšetření.
Absolutní kontraindikací MR vyšetření jsou elektronicky řízené implantáty, zejména kardiostimulátor nebo defibrilátor, ale např. i neurostimulátory, inzulínové pumpy, kochleární implantáty (tato kontraindikace však neplatí u MR-kompatibilních zařízení). Absolutní kontraindikací je i kovové cizí těleso v oku. Relativními kontraindikacemi jsou přítomnost feromagnetických (kovových) materiálů v těle (hrozí jejich zahřátí, případně posun, ve svém okolí způsobují artefakty) a klaustrofobie. I když nebyly prokázány vedlejší účinky radiofrekvenčních pulzů a magnetických polí v intenzitách používaných v diagnostice, nedoporučuje se provádět MR vyšetření během těhotenství. V indikovaných případech je ale prováděno MRI plodu, obvykle k potvrzení vrozených vad, včetně postižení mozku.
Sonografie
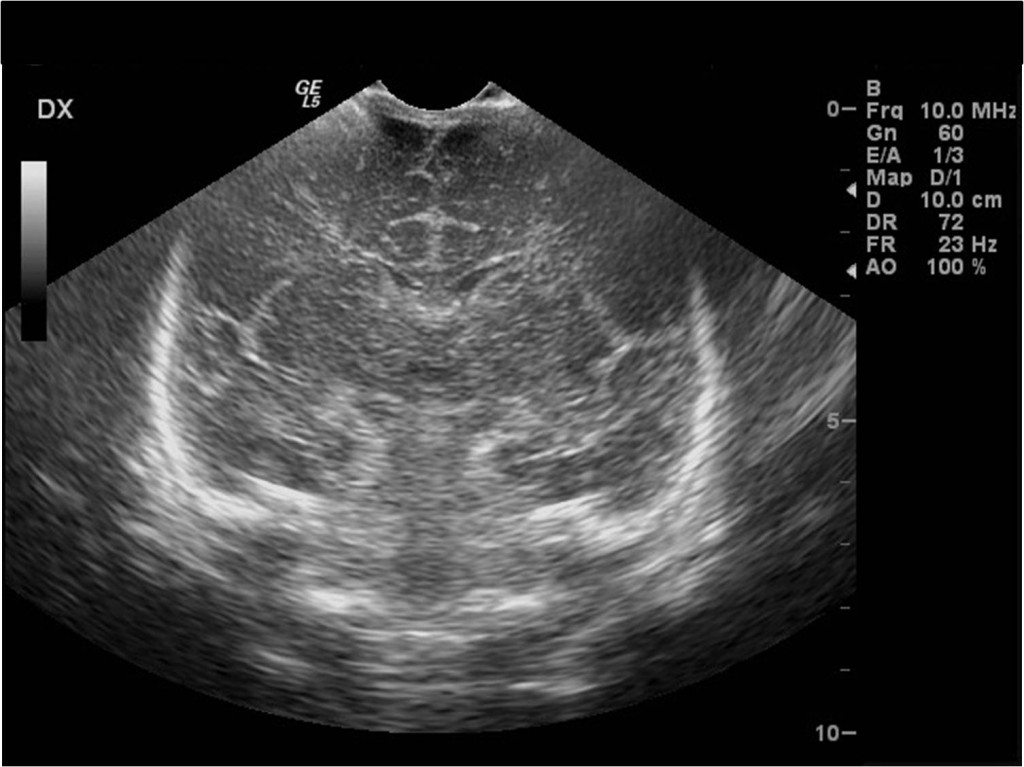
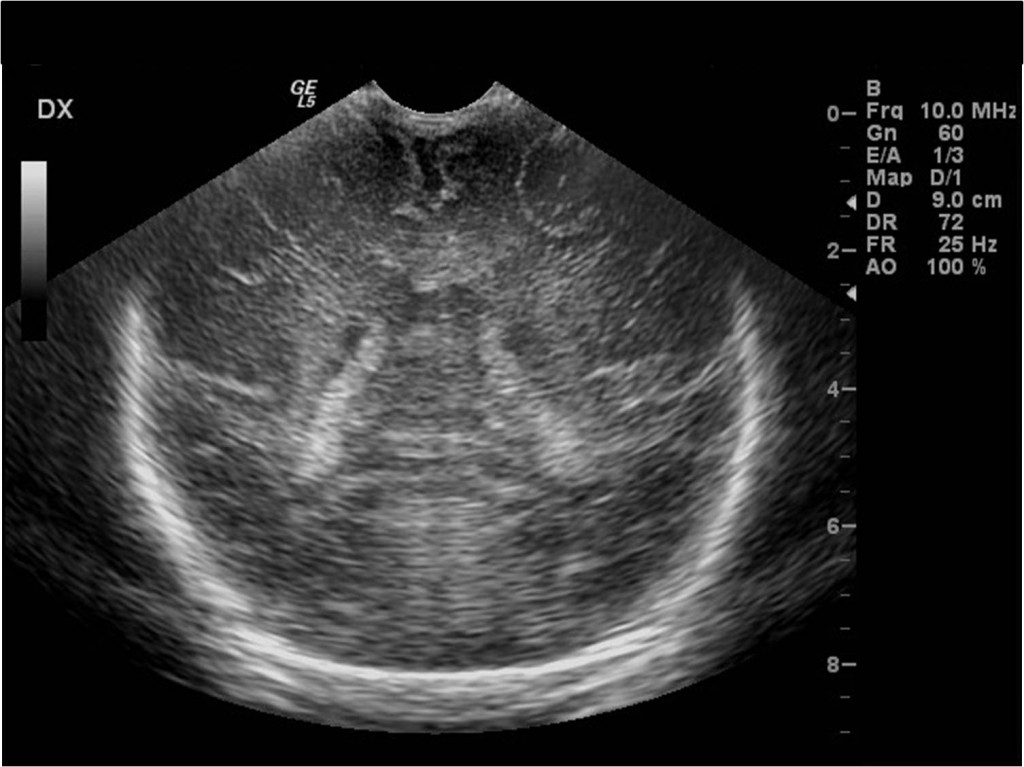
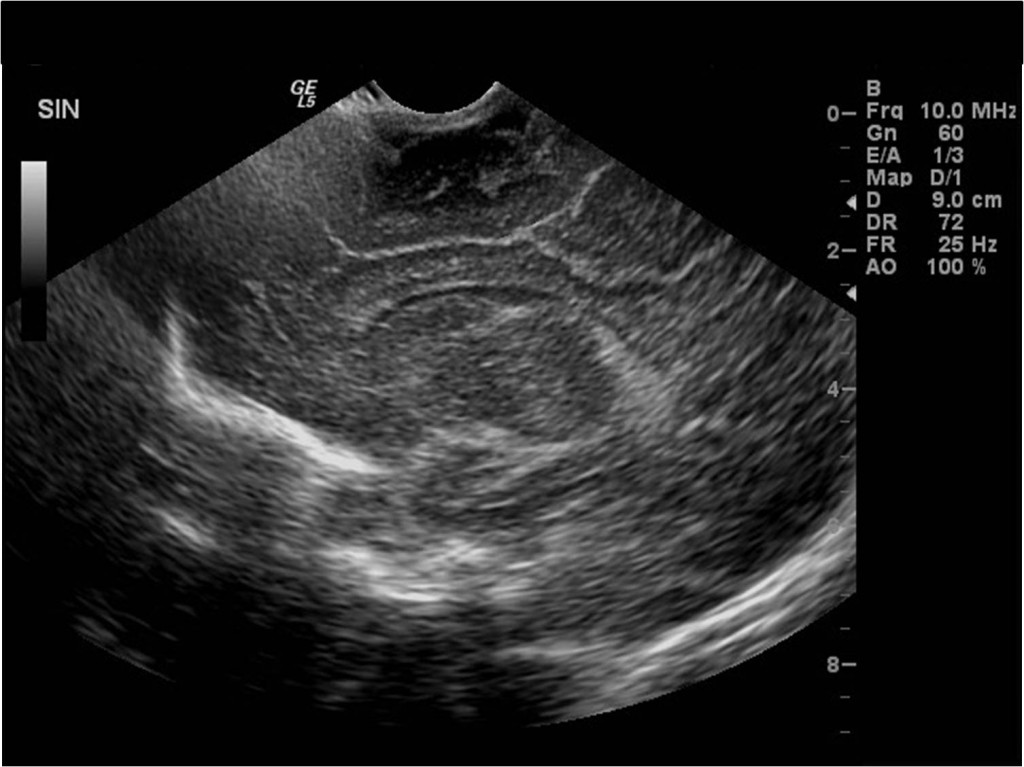
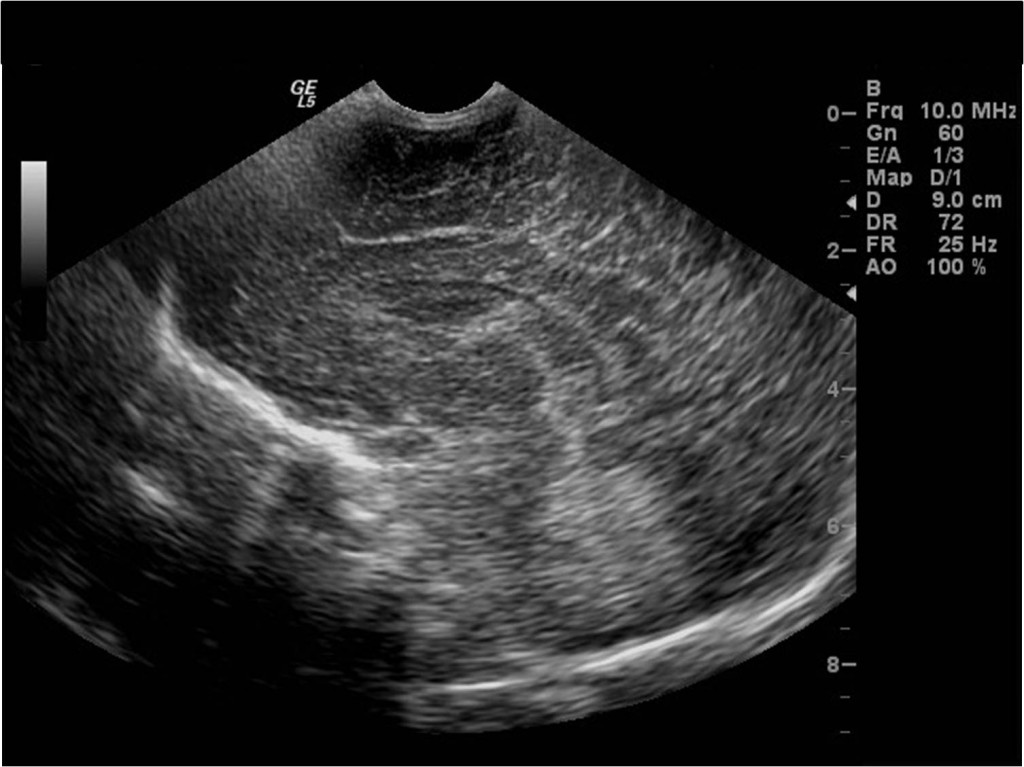
Mozek lze zobrazit i pomocí ultrazvuku – sonografie. Problémem ale je, že kostěná schránka lebky je pro většinu typů vyšetření nepřekonatelnou překážkou. Přes ni lze zobrazit pouze větší tepny zásobující mozek – toto vyšetření je možné provést i u dospělých. Výhodnější je ale využití sonografie pro zobrazení mozku v době, kdy jsou mezi lebečními kostmi otevřené prostory (tzv. fontanely). Ty se uzavírají až koncem 1. roku života. Sonografie mozku se proto provádí do této doby – tedy u dětí do 1 roku, nejčastěji u novorozenců (obr. 6). Protože jde o metodu relativně levnou, dostupnou, bez nežádoucích vedlejších účinků, lze ji provádět opakovaně, a tak sledovat vývoj nálezu.
Obr. 6. Sonografie (vyšetření ultrazvukem) mozku novorozence – normální nález. Obraz mozku zachycený přes velkou fontanelu v různých rovinách. a, Frontální rovina více frontálně; b, frontální rovina více dorzálně; c, sagitální rovina parasagitálně; d, sagitální rovina ve střední čáře.
Angiografie
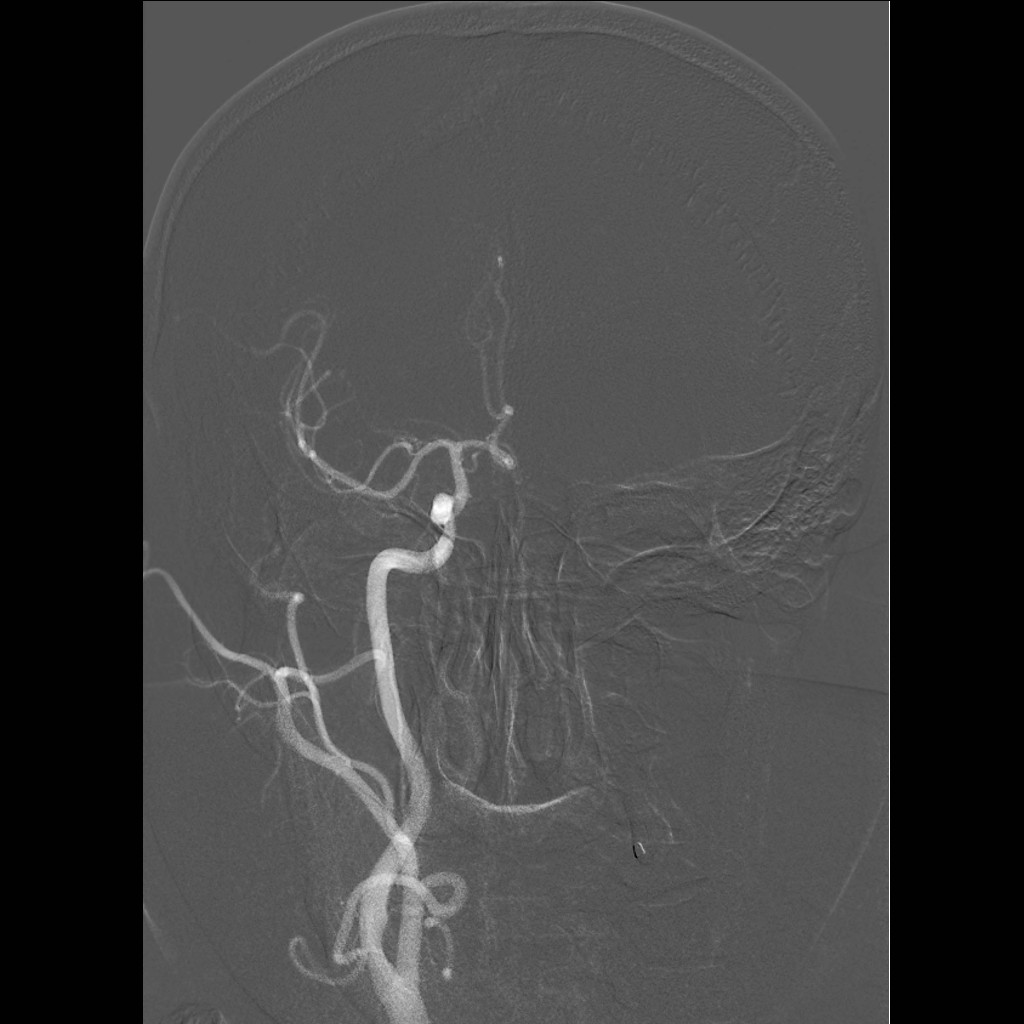
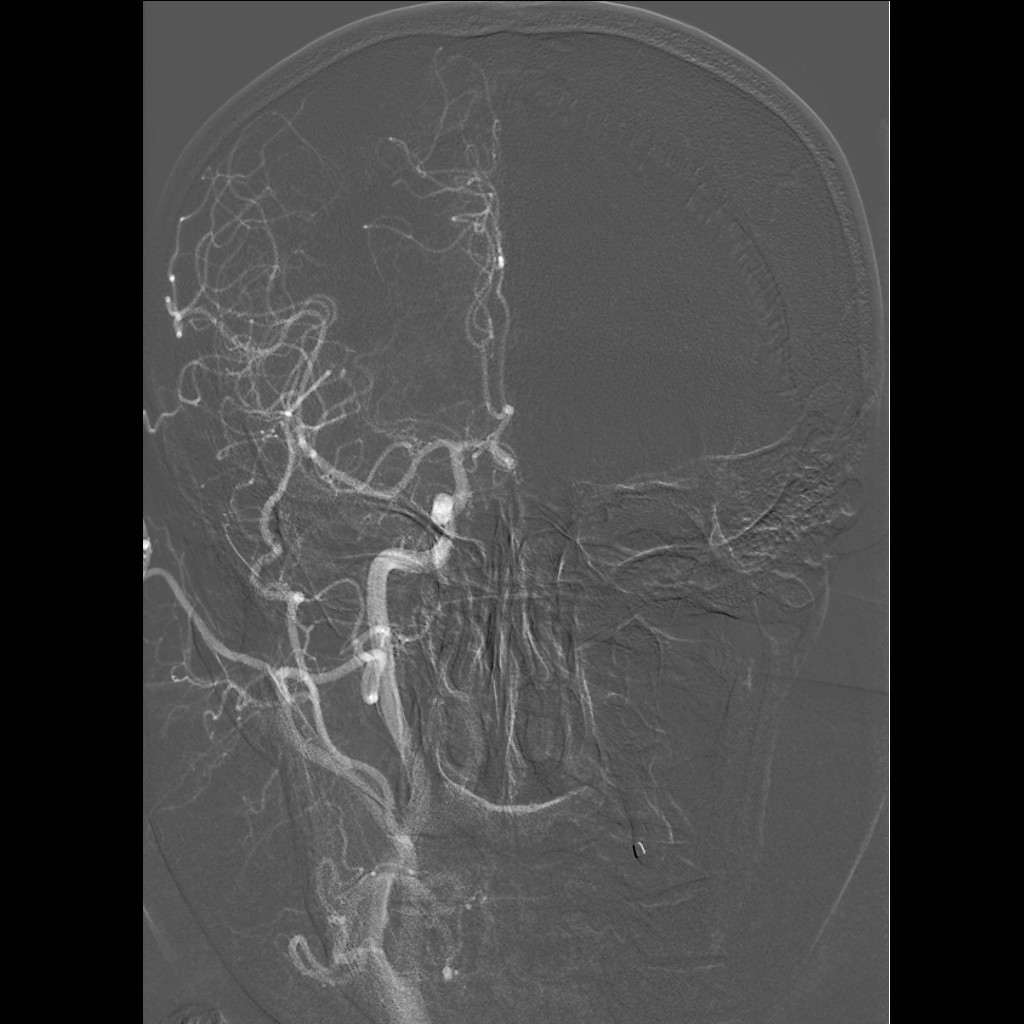
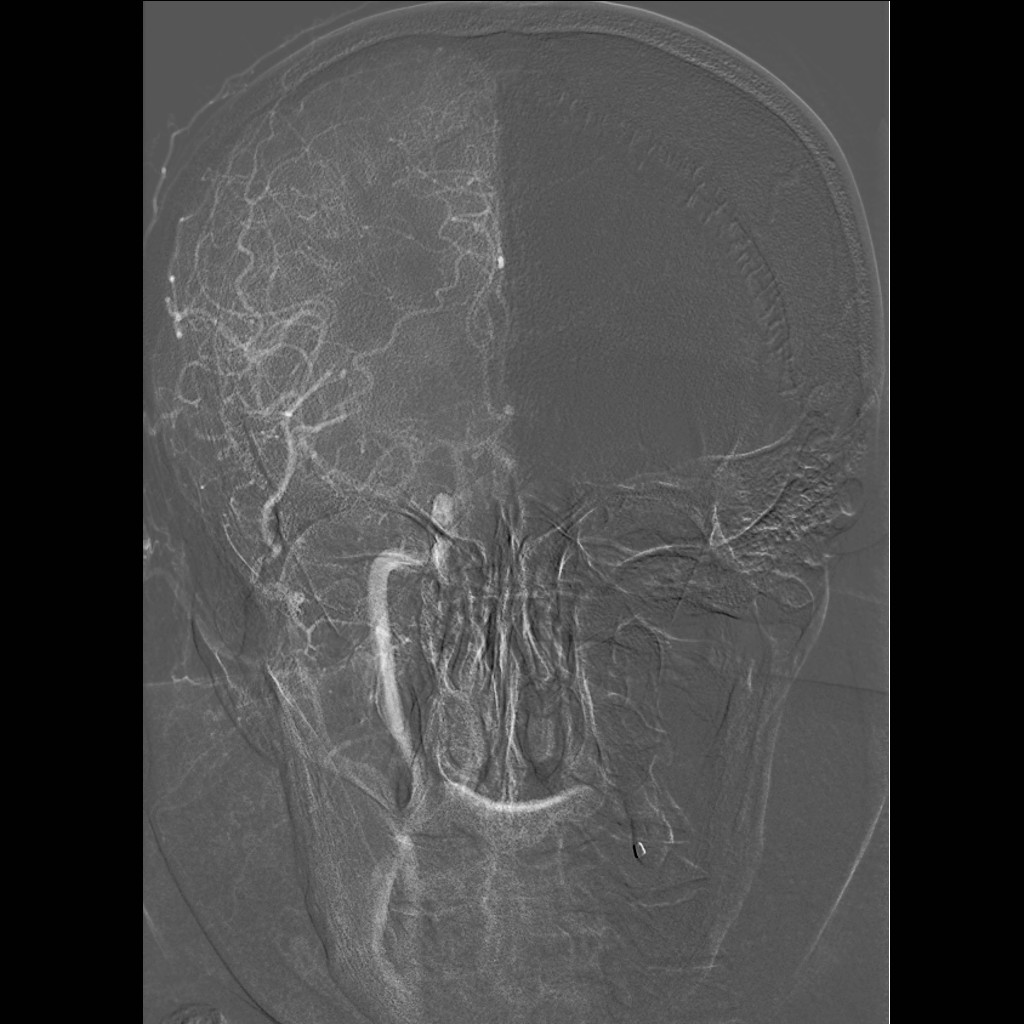
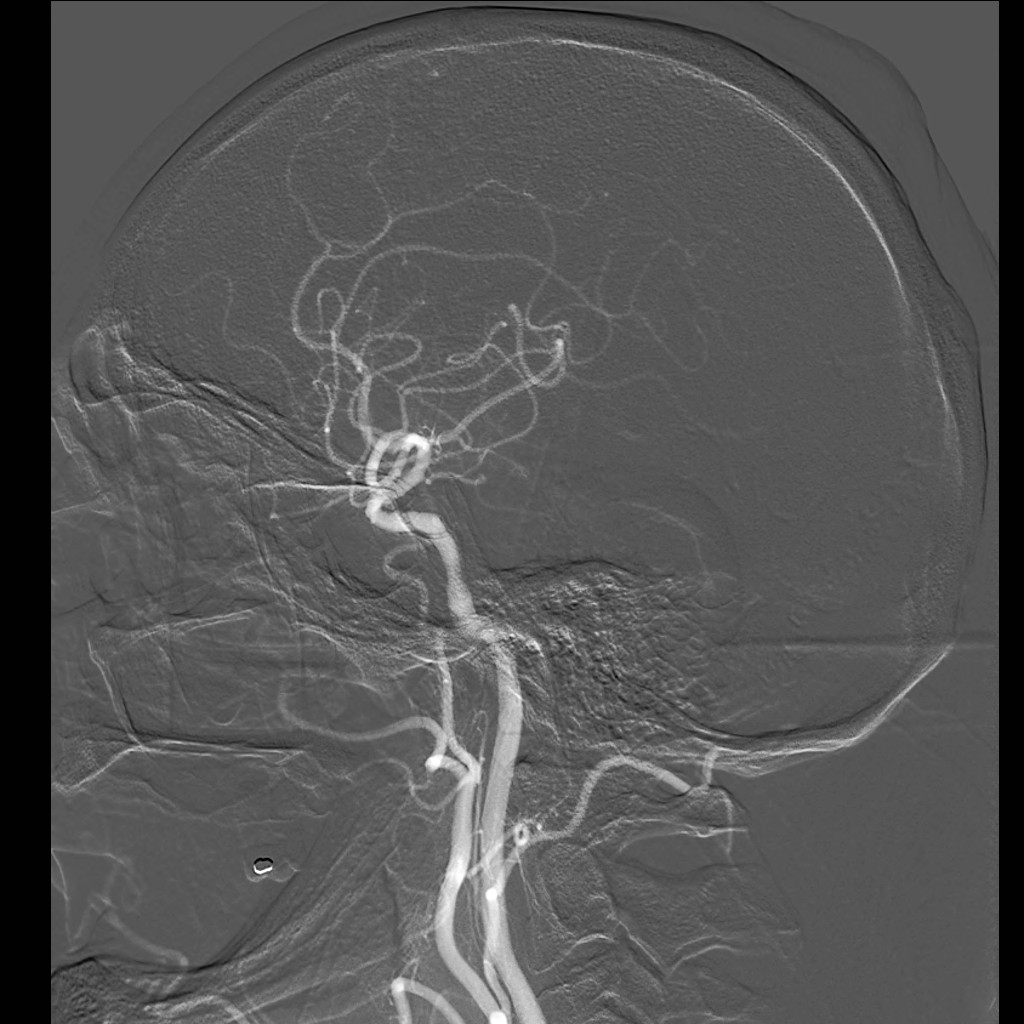
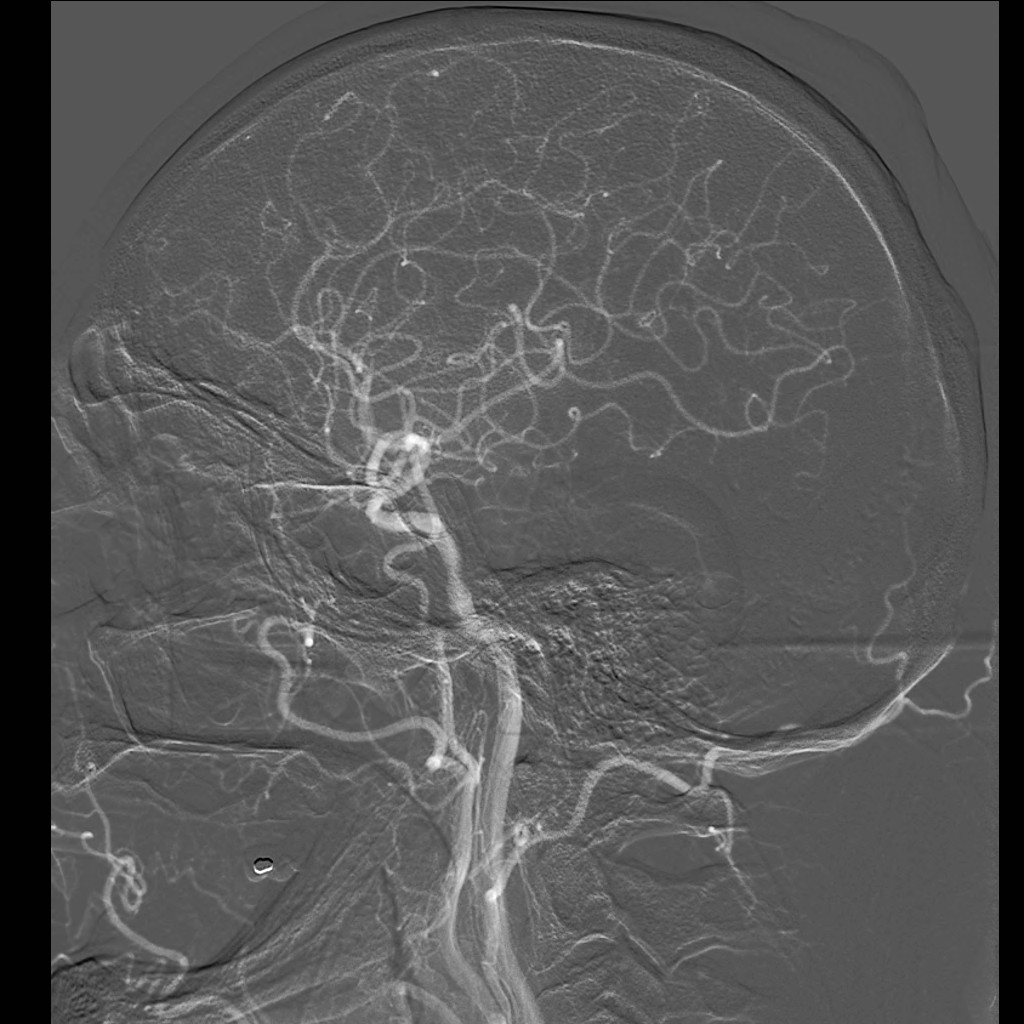
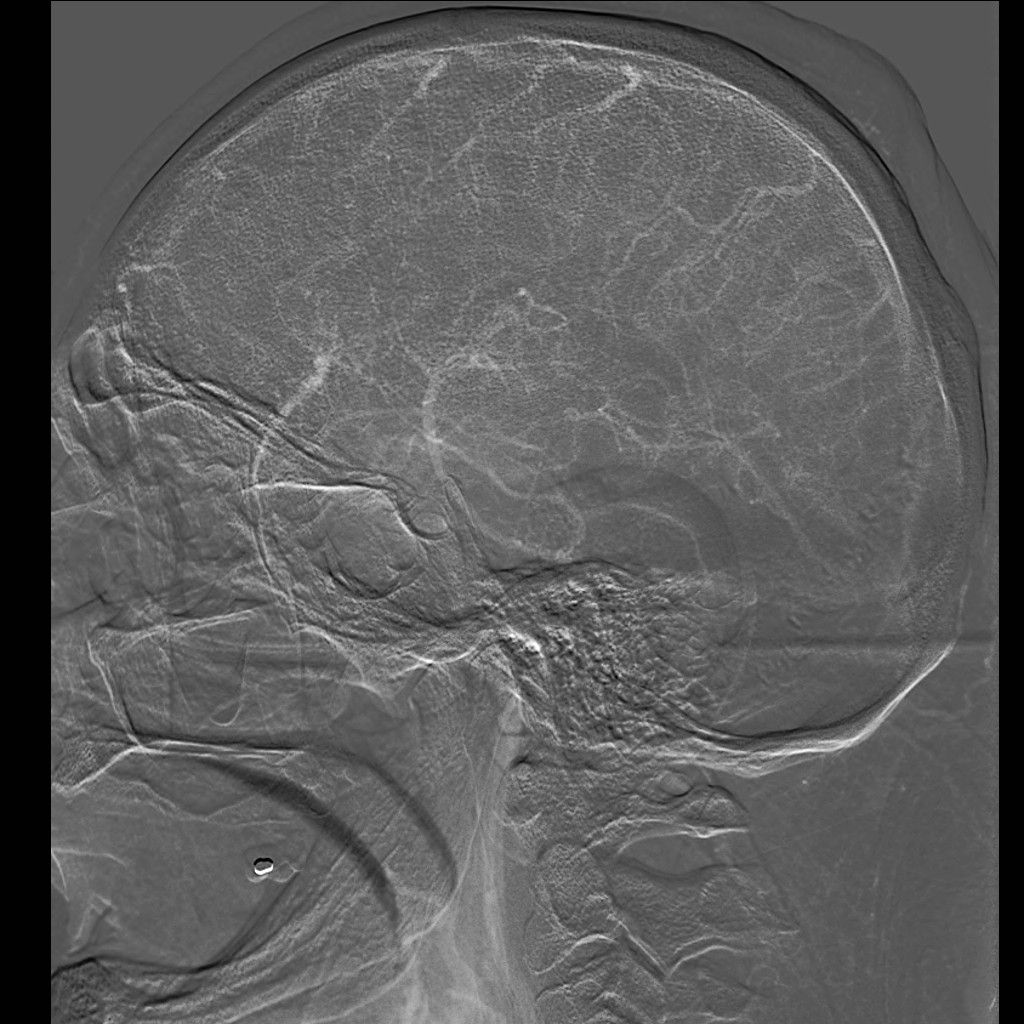
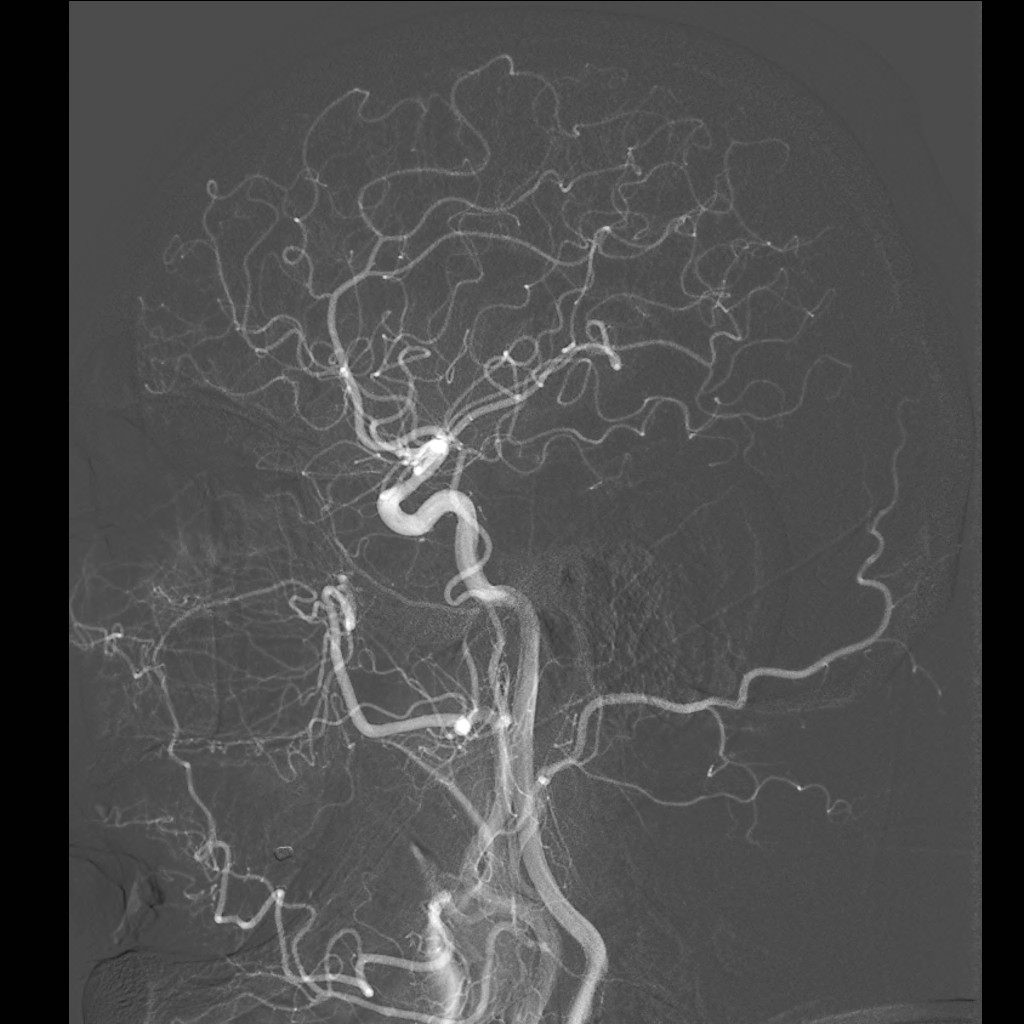
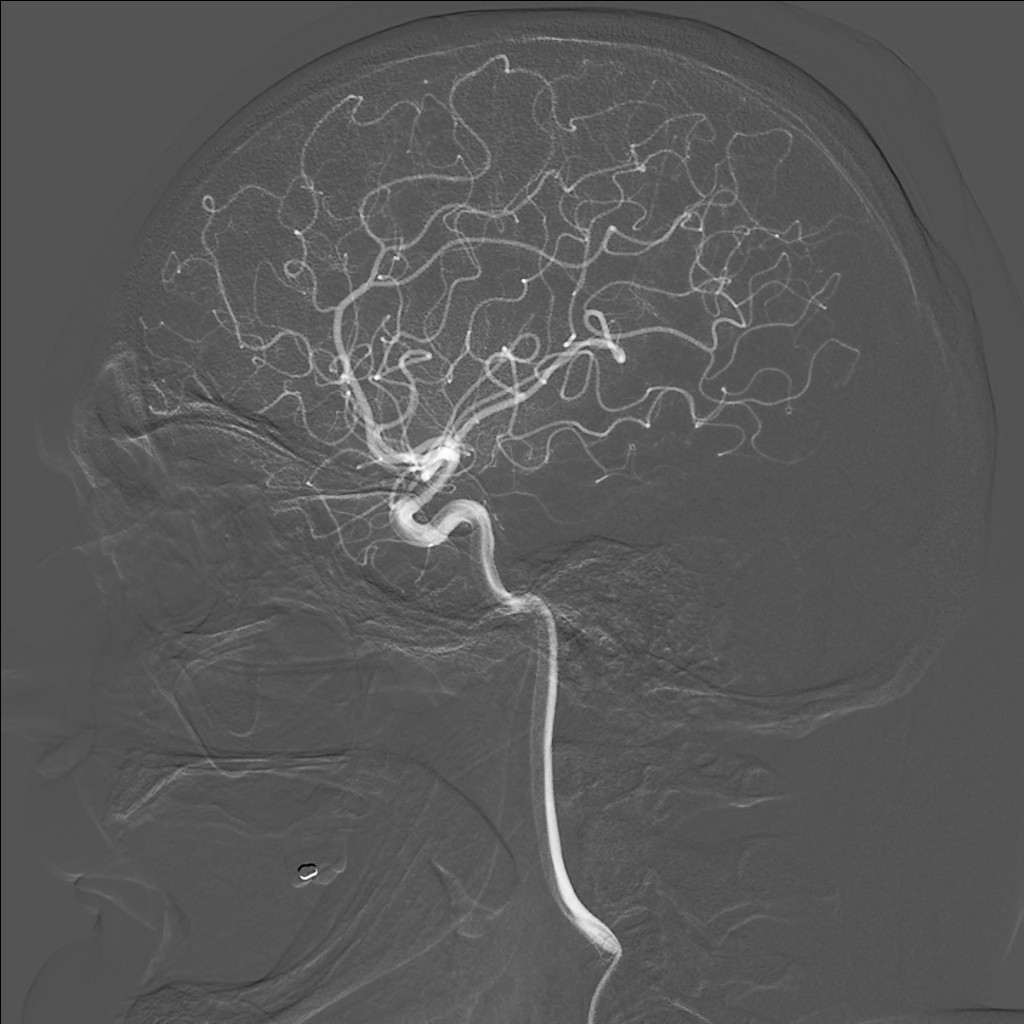
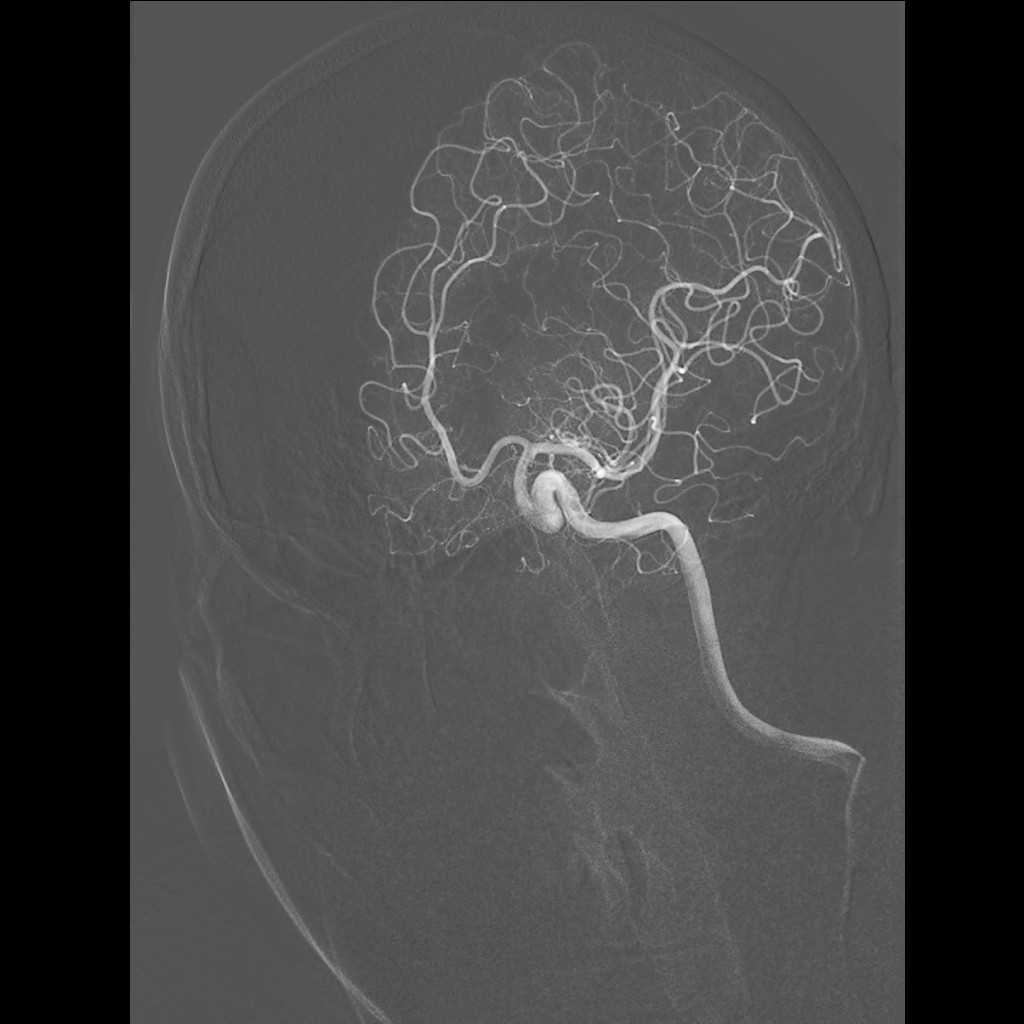
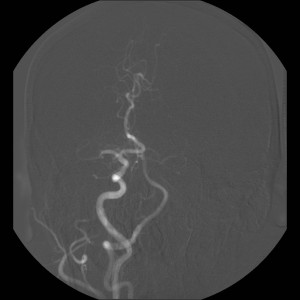
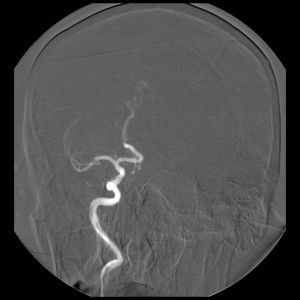
Při angiografii se získává rychlá série obrazů v krátkém časovém období po nástřiku kontrastní látky do příslušné tepny. Angiografie mozkových tepen- zobrazení cév zásobujících mozek po nástřiku kontrastní látky do tepny – se používá při potřebě potvrdit či vyloučit jejich postižení (obr. 7). Ke spolehlivému zobrazení všech případných změn se provádí postupný nástřik všech tepen zásobujících mozek (obou krkavic a obou vertebrálních tepen) ve dvou (případně i více) projekcích. Protože však jde o vyšetření invazivní (je třeba píchnout do arterie – nejčastěji se napichuje tepna v třísle pacienta po místním znecitlivění), předchází jí v poslední době méně invazivní CT angiografie nebo MR angiografie. Při nich se kontrastní látka aplikuje do žíly; přitom některé MR angiografie však lze provést i bez aplikace kontrastní látky.
Diagnostické angiografické vyšetření se nejčastěji provádí těsně před na ně navazujícím radiologickým intervenčním výkonem, který v mnoha případech nahrazuje klasickou operaci. K nejčastěji prováděným radiologickým intervenčním výkonům v oblasti mozku patří léčba výdutí (aneuryzmat) tepen zásobujících mozek, rekanalizace (obnovení průtoku) neprůchodných tepen u pacientů s akutními cévními mozkovými příhodami a uzavírání arterio-venózních malformací. Tyto výkony jsou minimálně invazivní, je při nich nutné získat přístup do tepen.
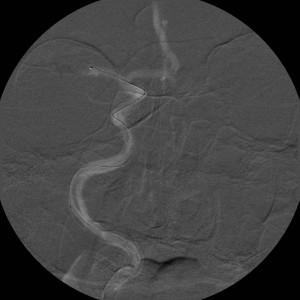
Obr. 7. Digitální subtrakční angiografie (DSA) tepen zásobujících mozek – normální nález. Na rozdíl od CTA nebo MRA zachycuje DSA postupné plnění cév dynamicky. Kontrastní látka je podávána katétrem zavedeným do tepenného systému, konec katétru je postupně umístěn do jednotlivých tepen zásobujících mozek a nástřik kontrastní látky je (obvykle) zobrazen ve dvou na sebe kolmých projekcích. Pro zobrazení kompletního zásobení mozku jsou zapotřebí čtyři nástřiky – z pravé a levé a. carotis communis a z pravé a levé a. vertebralis. Vyšetření však lze doplnit i např. cíleným nástřikem a. carotis interna, provést doplňkové projekce atd. Obr. 7a–d, Vybrané čtyři obrazy z nástřiku a. carotis communis vpravo v předozadní projekci. a – Časná arteriální fáze, b – pozdější arteriální fáze, c – časná parenchymová fáze, d – venózní fáze. Obr. 7e–h, Stejný nástřik v bočné projekci. Další série jsou reprezentovány vždy jen jediným snímkem.
Obr. 7e–h. Stejný nástřik jako na obr. 7a-d, zde v bočné projekci. Další série jsou reprezentovány vždy jen jediným snímkem.
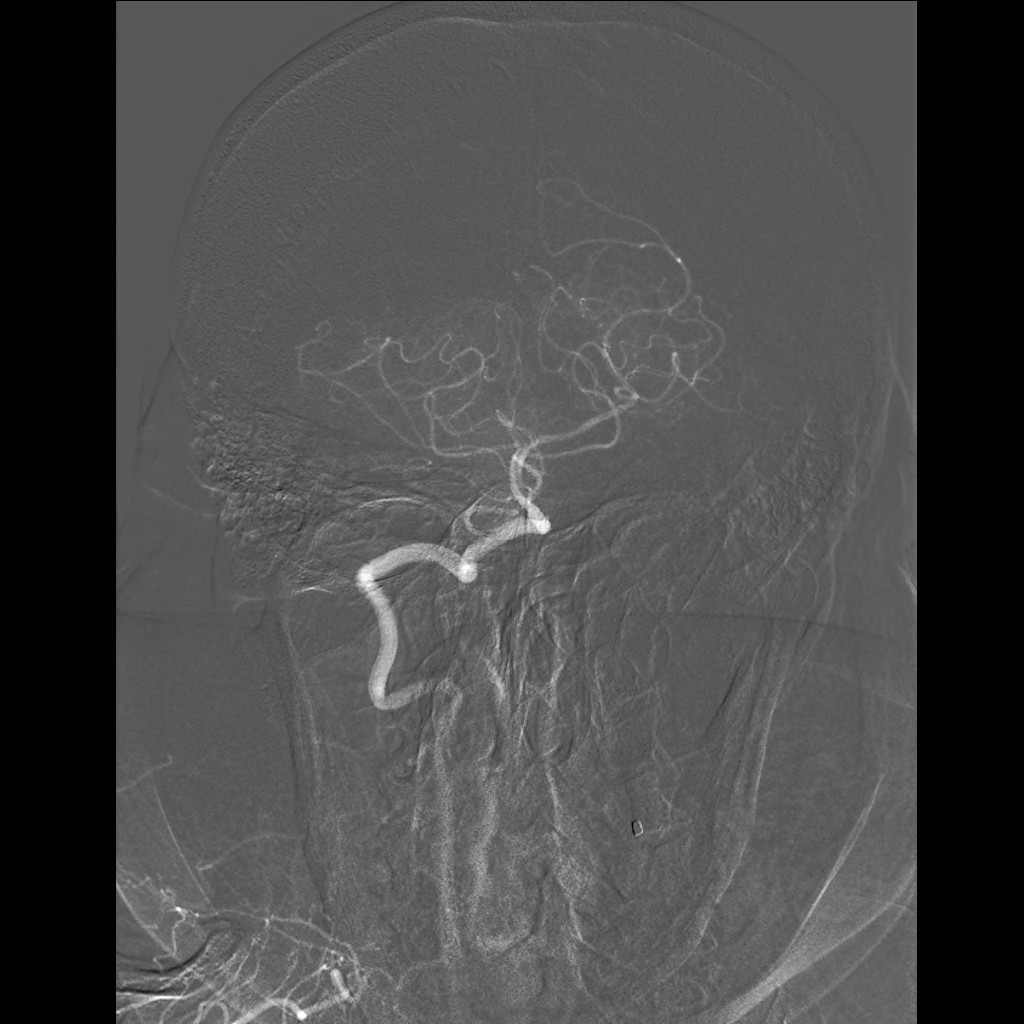
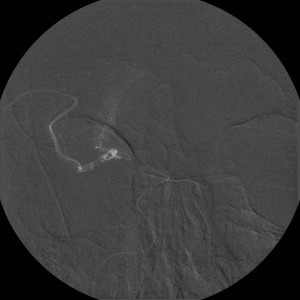
Obr. 7i-l. Série reprezentované vždy jen jediným snímkem. i – Nástřik a. carotis communis vlevo v předozadní projekci, j – stejný nástřik, bočná projekce, k – nástřik a. vertebralis vpravo, předozadní projekce, l – stejný nástřik, bočná projekce.
Obr. 7m-p. Série reprezentované vždy jen jediným snímkem. m – Selektivní nástřik a. carotis interna vlevo, předozadní projekce, n – stejný nástřik, bočná projekce, o – nástřik stejné tepny v šikmé projekci, p – selektivní nástřik a. carotis externa vlevo.
Rentgenový snímek
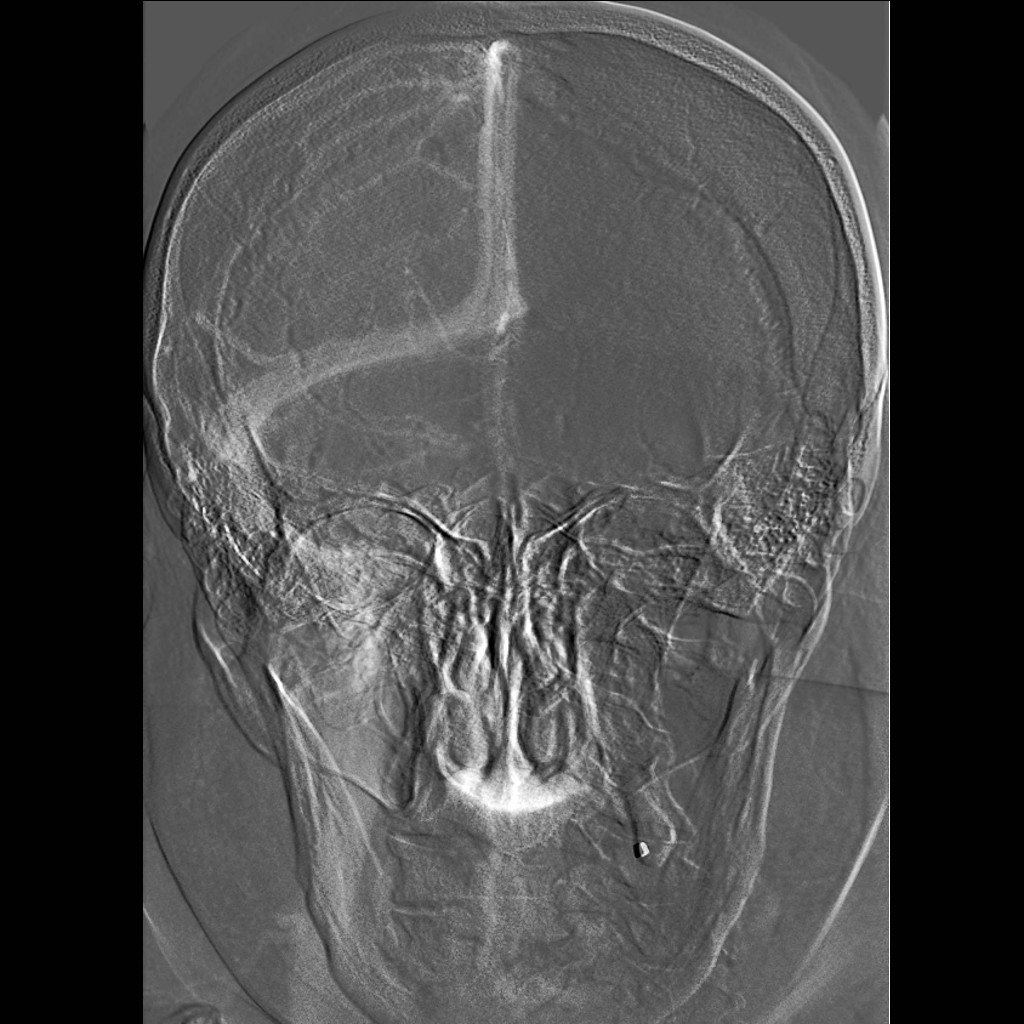
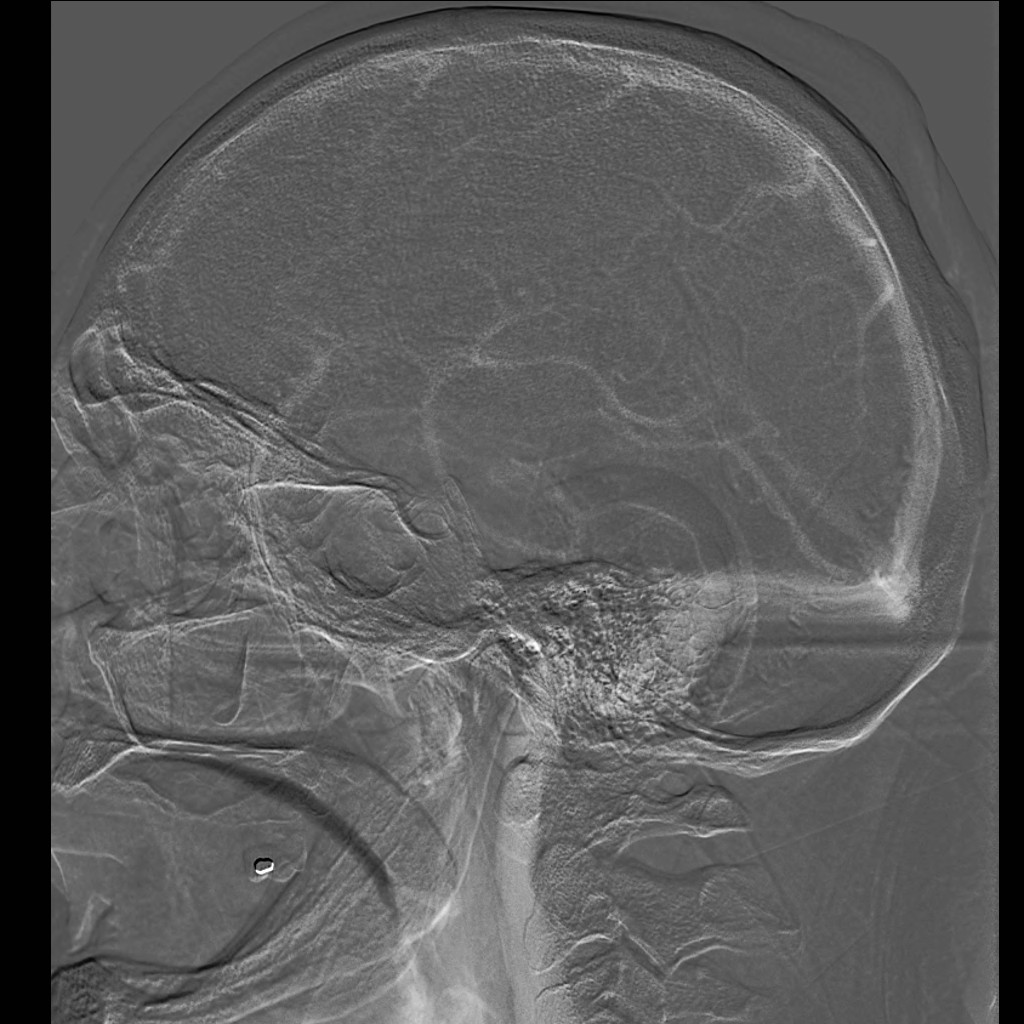
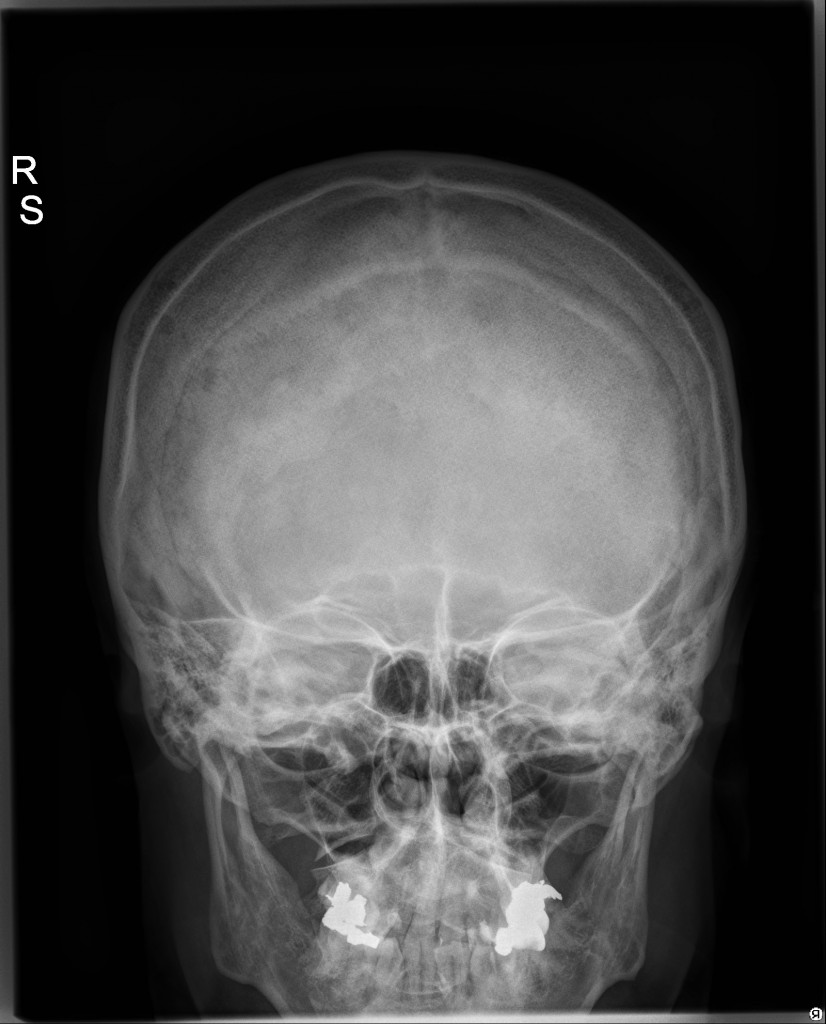
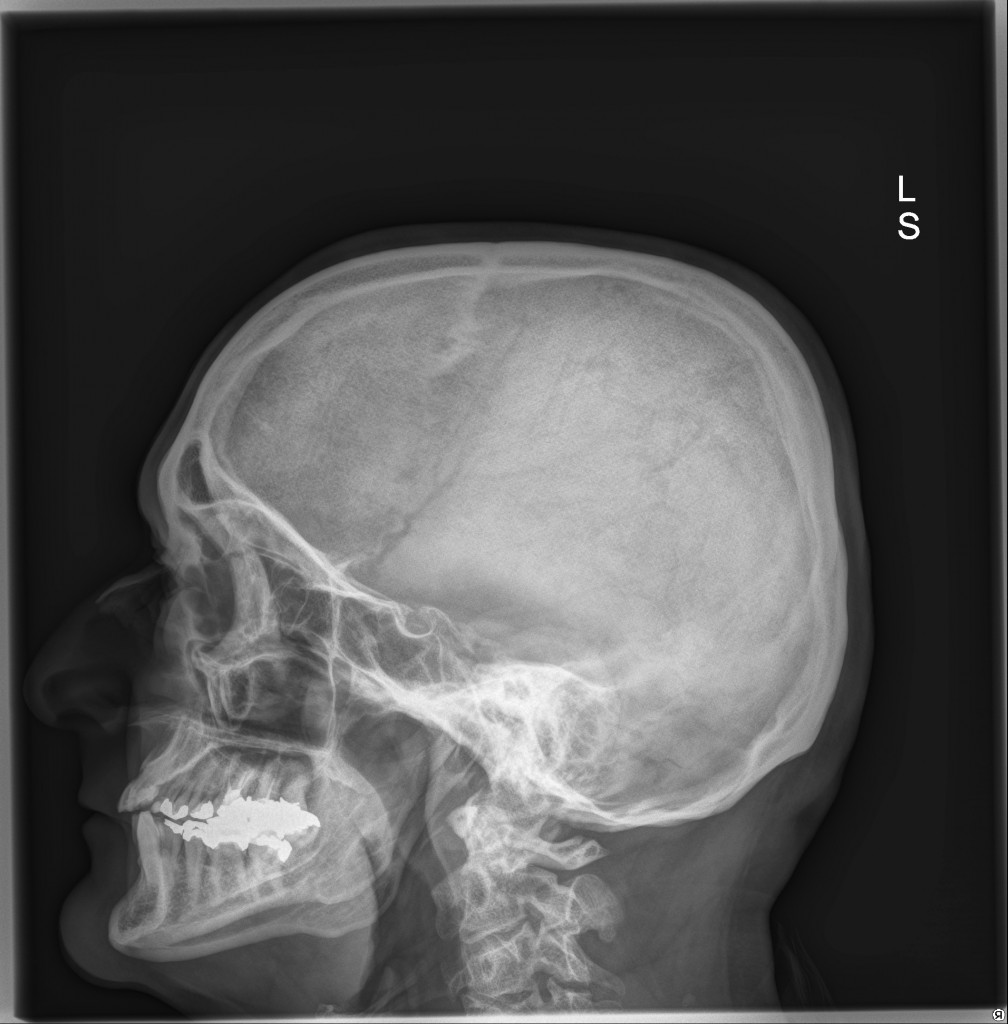
Rentgenový snímek (obr. 8) zobrazuje lebku a její patologické stavy, případně přítomnost kalcifikací či vzduchu. Protože však přítomnost změn na lebce nemusí znamenat postižení mozku, je praktický význam snímku malý a není již v současné používán tak často jako dříve.
Obr. 8a,b. Rentgenový snímek lebky – normální nález. a – Předozadní, b – bočná projekce. Předozadní snímky jsou orientovány tak, jako bychom se dívali na pacienta stojícího proti nám. To znamená, že pravá strana pacienta je na snímku vlevo (písmeno R – right – na snímku označuje pravou stranu).
Kazuistiky
Následující kazuistiky ukazují příklady různých patologických nálezů i jejich vývoj. Pro diagnostiku se využívají všechny výše uvedené zobrazovací metody.
Kazuistika I: Epidurální hematom
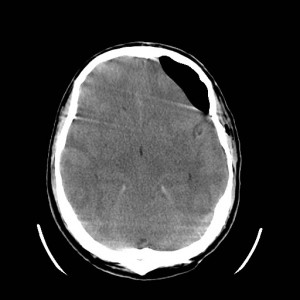
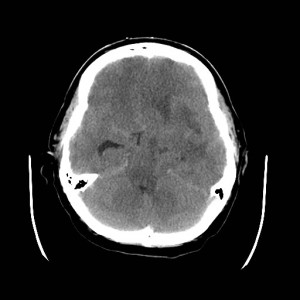
40letý pacient byl přivezen RZP po pádu na hlavu v opilosti. Byl při vědomí, komunikace byla vzhledem k opilosti omezená. Měl tržnou ránu na čele nad pravým okem. Bylo indikováno CT vyšetření (obrázky I.1a-d).
Obr. I.1a-d. CT vyšetření. Na CT skenech byla v kostním okně (a) patrná fisura týlní kosti vpravo. Na skenech v měkkotkáňovém okně (b, c, d) je v zadní jámě lební přítomna v sousedství skeletu uložená hyperdenzní kolekce odpovídající epidurálnímu hematomu. Drobné hyperdenzní okrsky jsou přítomny i frontálně vlevo – jde o zhmoždění mozkové tkáně s prokrvácením a drobné subarachnoidální krvácení.
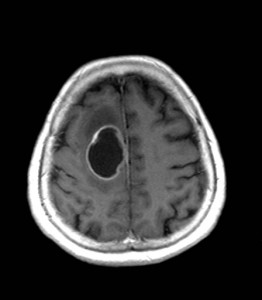
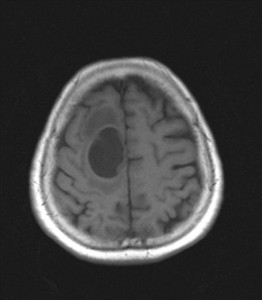
Kazuistika II: Chronický subdurální hematom
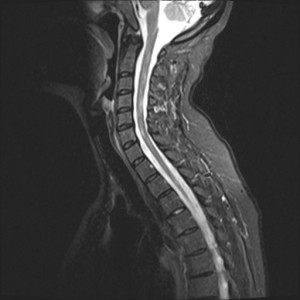
53letý muž trpící dva měsíce postupně narůstajícími bolestmi hlavy. Při klinickém vyšetření sledováno neuvědomělé grimasování. Neurologicky zjištěna paleocerebelární symptomatika. K ozřejmění příčiny potíží indikováno MR vyšetření (obrázky II.1a-d).
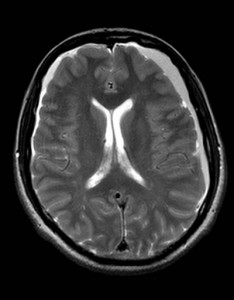
Obr. II.1a-d. MR vyšetření. Při MR nalezeny podél obou mozkových hemisfér plošné tekutinové kolekce charakteru chronického subdurálního hematomu. Nález je výraznější vlevo. Nejlépe na sagitální sekvenci je patrná komprese mozkového kmene a cisteren v jeho sousedství. Mozečkové tonzily jsou zatlačeny do týlního otvoru. Sekvence a) T2 transverzálně, b) FLAIR transverzálně, c) T1 sagitálně, d) T2 koronálně.
Na základě tohoto nálezu bylo neurochirurgem provedeno odsátí chronického subdurálního hematomu na levé straně (obrázky II.2a-d).
Obr. II.2a-d. Kontrolní CT vyšetření po provedené operaci. Vlevo je v sousedství kalvy přítomna kolekce vzduchu, který se do subdurálního prostoru dostal při operaci (trepanační otvor je vidět ve skeletu lebky vlevo). Jde o příznivý pooperační nález (vzduch se během několika dnů vstřebá). (a, b, c – skeny v měkkotkáňovém okně, d – sken v kostním okně, stejný jako c.)
Kazuistika III: Krvácení do mozkové tkáně – Axonální poranění
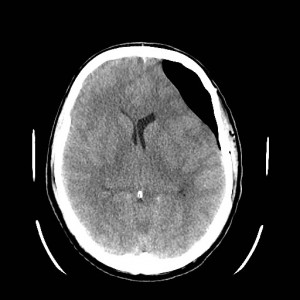
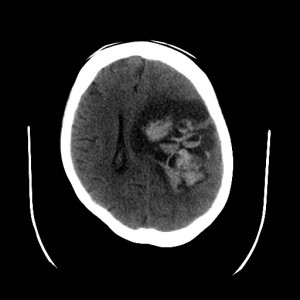
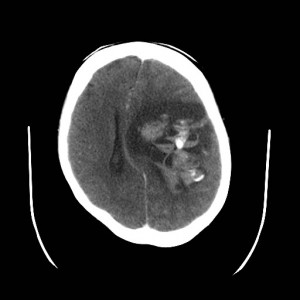
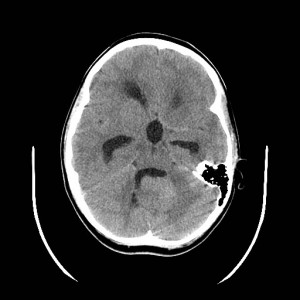
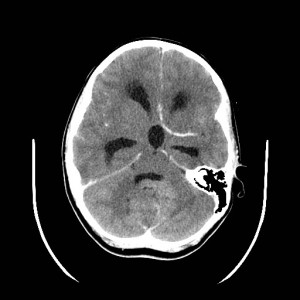
19letá žena sražená automobilem, na místě byla v bezvědomí. Po příjezdu do nemocnice zjištěna širší levá zornička. Glasgow coma scale 3. Indikováno CT mozku (obrázky III.1a-d).
Obr. III.1a-d. CT vyšetření. Na CT skenech nalezena vícečetná drobná prokrvácená ložiska uložená převážně na hranici šedé a bílé hmoty mozku, největší z nich frontálně vlevo. Jedno je uloženo v corpus callosum. Přítomno je i menší množství krve v mozkových komorách – hemocefalus. Jde o typický CT obraz difúzního axonálního poranění.
Kazuistika IV: Hypertenzní krvácení do mozku
53letá pacientka byla přivezena do nemocnice pro náhlou slabost pravostranných končetin a poruchu řeči. Stav postupně progredoval do poruchy vědomí a pravostranné plegie. V anamnéze byl důležitý údaj o léčené hypertenzi. Jako vstupní vyšetření byla indikována MR vyšetření pro podezření na ischemickou cévní mozkovou příhodu (obrázky IV.1a-d).
Obr. IV.1a-d. MR vyšetření. a) Na difúzně-vážených obrazech (DWI) se v levé hemisféře zobrazuje nepravidelný okrsek nehomogenního signálu s hypersignálním lemem, který je dobře zřetelný na T2 (b) i FLAIR (c) zobrazení a nemá charakter ischémie. Na gradientní T2* sekvenci v koronální rovině (d) prokazujeme asignální okrsky typické pro rozpadové produkty hemoglobinu. Nález byl hodnocen jako typické hypertonické krvácení.
Klinický stav pacientky byl horší, než by odpovídalo velikosti krvácení, proto se provedlo několik kontrolních CT vyšetření (obrázky IV.2a-d).
Obr. IV.2a-d. CT vyšetření. a) CT vyšetření druhý den po příhodě. Je patrný hyperdenzní hematom v levé mozkové hemisféře s hypodenzním lemem kolaterálního edému, mírná dislokace komorového systému. b) Na CT šestý den se stává kolaterální edém postupně výraznější. Pacientka zůstávala stále komatózní. c), d) Na CT vyšetření dvanáctý den se začíná intracerebrální hematom odbarvovat, ale progredoval kolaterální edém. Patrná je komprese likvorových prostor v okolí mozkového kmene a při kompresi foramen Monroi vpravo rozšíření temporálního rohu pravé postranní komory.
Nález nebyl vhodný k neurochirurgické intervenci, byl zvolen konzervativní postup a pacientka byla později po částečném zlepšení klinického stavu přeložena do spádové nemocnice.
Kazuistika V: Arteriovenózní malformace
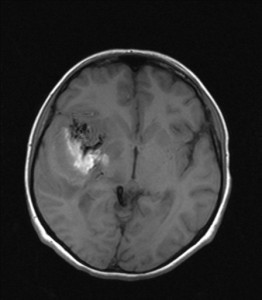
33letá žena, náhlé vzniklá silná bolest hlavy, zvracení. Neurologické vyšetření prokázalo centrální lézi VII. a XII. hlavového nervu vlevo a centrální levostrannou hemiparézu. K objasnění příčiny indikováno CT vyšetření (obr. V.1a-d) a poté MR vyšetření s MR angiografií (obr. V.2a-d).
Obr. V.1a-b. CT vyšetření a CT angiografie. Na nativním CT skenu (a) je patrný intracerebrální hematom temporálně vpravo s kolaterálním edémem, mírným stlačením pravé postranní komory a vyhlazením povrchu pravé mozkové hemisféry. b) Jeden z CT skenů, z nichž byly provedeny následující trojrozměrné rekonstrukce. Byla doplněna CT angiografie (CTA).
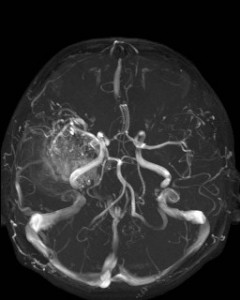
Obr. V.1c-d. CT vyšetření a CT angiografie. Trojrozměrná rekonstrukce typu volume rendering se skeletem a bez skeletu. Je na nich patrná temporálně vpravo uložená změť abnormálních cévních struktur odpovídajících nidu arterio-venózní malformace (AVM) a široká odvodná žíla směřující do hlubokých mozkových žil.
Obr. V.2a-d. MR vyšetření. MR vyšetření zobrazuje arteriovenózní malformaci lépe než CT, dobře je patrná i odvodná žíla. a), b) T2 sekvence, c) T1 sekvence – na ní je jako hypersignální dobře patrný také hematom v sousedství malformace. d) Obraz MR angiografie (MRA) – rekonstrukce „maximum intensity projection“ (MIP) v transverzální rovině.
Na základě CT, CTA, MR a MRA bylo rozhodnuto, že prvním krokem léčby bude pokus o uzávěr (embolizaci) arterio-venózní malformace (obr. V.3a-d).
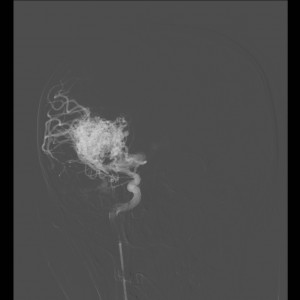
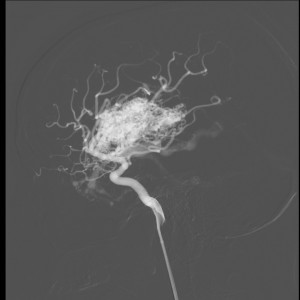
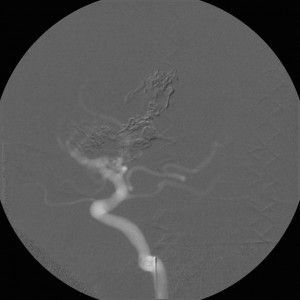
Obr. V.3a-d. Angiografické zobrazení arteriovenózní malformace (AVM) a terapeutického zásahu. a), b) Selektivní nástřik tepny zásobující AVM. Dobře je vidět nidus AVM tvořený změtí anomálních tepen a také široká odvodná žíla. Zavedeným katétrem byl aplikován embolizační materiál, který uzavřel část AVM. c), d) Kontrolní nástřik po provedené embolizaci – dříve patrná část AVM se již neplní.
K uzavření převážné části AVM bylo zapotřebí provést embolizaci několika přívodných tepen.
Kazuistika VI. Rozsáhlá ischémie v povodí a. cerebri media
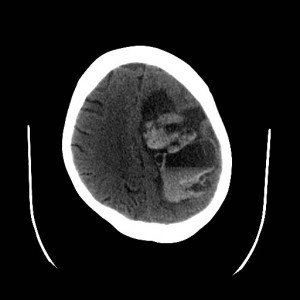
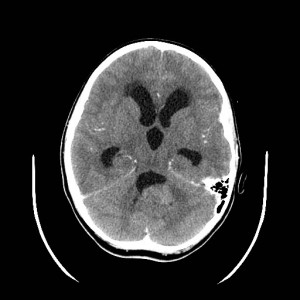
79letá žena, ráno špatně probuditelná. Byla zjištěna slabost levostranných končetin a expresivní afázie (porucha vyjadřování). Indikováno CT vyšetření (obr. VI.1a-d).
Obr. VI.1a-d. CT vyšetření. Na CT byl nalezen rozsáhlý hypodenzní areál v rozsahu skoro celé pravé mozkové hemisféry s oploštěním gyrifikace a smazanou diferenciací šedé a bílé hmoty. Nález odpovídá obrazu rozvinuté ischémie v povodí zásobovaném střední mozkovou tepnou (arteria cerebri media). Kmen této tepny je výrazně hyperdenzní („dense artery sign„), což je známkou jejího uzávěru trombem či embolem.
Kazuistika VII: Akutní ischémie mozku a její terapie intraarteriální trombolýzou
76letý pacient byl přivezen rychlou záchrannou službou pro před 1,5 hodinou náhle vzniklou slabost a poruchu hybnosti. Při příjezdu měl plegii levostranných končetin. Bylo vysloveno podezření na cévní mozkovou příhodu a indikováno MR vyšetření mozku (tzv. Stroke protocol), které bylo provedeno do 2 hodin od počátku potíží (obr. VII.1a-d).
Obr. VII.1a-d. MR vyšetření. Na difúzně vážených obrazech (DWI) je areál zvýšeného signálu v pravé mozkové hemisféře (a), kterému odpovídá snížení signálu na ADC mapě (b). Tento nález signalizuje ischemické postižení mozkové tkáně. Dosud nezměněný signál v této oblasti na FLAIR zobrazení (c) znamená, že jde o akutní ischémii. Na MR angiografii (d) chybí signál ve střední mozkové tepně (arteria cerebri media, ACM) vpravo – nález svědčí pro uzávěr kmene této tepny.
Na základě tohoto nálezu byla indikována intraarteriální trombolýza (obr. VII.2a-d).
Obr. VII.2a-d. Angiografie a arteriální tromblolýza. Byla provedena angiografie mozku, která potvrdila uzávěr arteria cerebri media (ACM) vpravo (a). Do tepny bylo lokálně aplikováno trombolytikum (b). ACM je po zákroku zprůchodněna (c, d) s drobnými nástěnnými defekty zbytkových trombů.
Obr. VII.3a-d. Kontrolní MR. Pacient se během 24 hodin od trombolýzy klinicky zlepšil, zůstala mírná levostranná hemiparéza a obrna faciálního nervu vlevo. Na provedeném kontrolním MR druhý den je arteria cerrebri media (ACM) vpravo průchodná (a), na DWI (b) a FLAIR zobrazení (c) je výraznější oblast zvýšeného ignálu v pravé hemisféře odpovídající rozvinuté (subakutní) ischemii. Na kontrolním CT vyšetření (d) s odstupem čtyř měsíců je v této oblasti hypodenzní areál výsledných postischemických změn, jejichž rozsah je menší než na předchozím MR vyšetření.
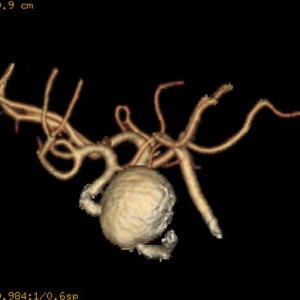
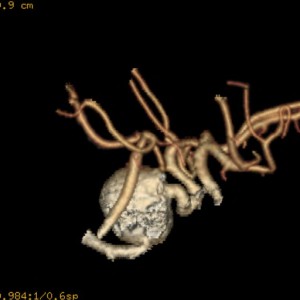
Kazuistika VIII: Aneuryzma v povodí a. carotis interna
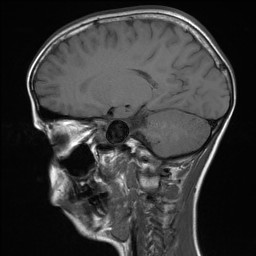
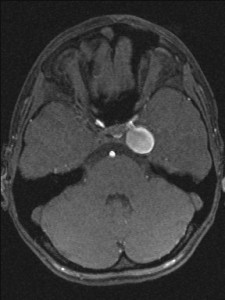
12letý chlapec. V anamnéze stav po operaci aneuryzmatu (výdutě) na pažní tepně vpravo v 6 letech. Genetické vyšetření nepotvrdilo podezření na Marfanův syndrom. Pro dlouhodobé bolesti hlavy bylo indikováno MR vyšetření (obr. 8.1a-d).
Obr. VIII.1a-d. Na MR se na základních sekvencích – a) T2 sekvence v transverzální rovině, b) T1 sekvence v sagitální rovině – zobrazila kulovitá asignální expanze průměru 2 cm uložená vlevo od tureckého sedla. c) Jedna vrstva ze sekvence MR angiografie (MRA) i d) MRA obraz (rekonstrukce „maximum intensity projection“ (MIP) v transverzální rovině) zobrazují tok v této expanzi a její uložení v těsné blízkosti tepen na bázi mozku (oblast Willisova okruhu). Jde o typický obraz velkého aneuryzmatu (výdutě) vycházejícího nejspíše z intrakraniálního průběhu levé krkavice (arteria carotis interna). K posouzení přesné lokalizace byla indikována a provedena CT angiografie (CTA) (obr. VIII.2a-d).
Obr. VIII.2a-d. CT angiografie. a, b, c – trojdimenzionální rekonstrukce typu „volume rendering“ ukazují pohled na aneuryzma z různých směrů, obrazy b) a c) po virtuálním odstranění skeletu. d) Rekonstrukce MIP v koronální rovině. CTA potvrdila, že aneuryzma vychází z levé krkavice, na niž široce nasedá. Tento nález a uložení aneuryzmatu uvnitř kavernózního splavu prakticky vylučují možnost operačního odstranění a omezují intervenční radiologickou léčbu pouze na možnost uzavření postižené tepny, která byla také provedena. (Tepnu zásobující mozek je možné uzavřít pouze v případě, že je vyvinut kolaterální oběh. O tom se lze přesvědčit funkčními testy prováděnými těsně před intervenčním výkonem.)
Kazuistika IX: Difúzní edém mozku po celkové hypoxii
58letý pacient po transplantaci ledviny. Náhlá dušnost, edém plic, srdeční zástava, bezvědomí. Provedena úspěšná kardiopulmonální resuscitace, po které pacient zůstává v bezvědomí v kritickém stavu. S odstupem několika hodin provedeno CT vyšetření mozku (obr. IX.1a-d).
Obr. IX.1a-d. Na CT jsou patrné mapovité hypodenzní oblasti v celém mozku i mozečku, vyhlazení gyrifikace, komprese komorového systému a zánikem cisteren na bázi mozku. Jde o obraz difúzního edému mozku po celkové hypoxii (nedostatečném zásobení mozku kyslíkem). Hyperdenzní střední i přední mozečkové tepny („dense artery sign„) svědčí pro přítomnost trombů v nich a nepřímo i pro zástavu cirkulace krve mozkem.
Pacient po 4 dnech umírá.
Kazuistika X: Epilepsie na základě vrozené mozkové vady
35letý pacient dlouhodobě sledovaný pro epilepsii s měnící se frekvencí záchvatů, již od narození je známá vrozená vada mozku.
Obr. X.1a-d. Na MR vyšetření je T2 (a) a FLAIR (b) skenech v koronální rovině patrné, že chybí část středních mozkových struktur (zejména corpus callosum) a levé mozkové hemisféry. Část levého temporálního laloku je zúžená se zvýšenou intenzitou signálu ve FLAIR zobrazení (b) jako obraz mesiální temporální sklerózy. Na T2 sekvenci v transverzální rovině (c, d) je vlevo patrný velký okrsek mozkové kůry, který je zcela atypicky utvářený a zasahující hluboko do bílé hmoty.
Všechny tyto atypie mohou být příčinou epileptických záchvatů a nález není řešitelný operačně. Epilepsie se stala farmakorezistentní, proto byl pacientovi zaveden vagový stimulátor.
Kazuistika XI: Mozkový absces
38letá polymorbidní pacientka léčená pro systémový lupus erythematodes s komplikacemi, diabetes mellitus II. typu, sekundární hypertenzi III. stupně, nefrotický syndrom a další. Dlouhodobě immunosupresivní terapie. Febrílie, postupně rozvoj sepse. Z hemokultur a sputa kultivována Klebsiella pneumoniae, methycilin-rezistentní staphylococcus aureus (MRSA), dále pozitivita cytomegalovirové infekce.
Objevily se epileptické záchvaty a porucha vědomí, proto bylo indikováno CT (obr. XI.1a-d).
Obr. XI.1a-d. Vyšetřření CT a náseldná MR. Na nativním CT (a) nalezeny hypodenzní okrsky v oblasti obou thalamů a bazálních ganglií. Následná MR zobrazuje na FLAIR (b, c) sekvenci hyperintenzní areály ve stejné lokalizaci a také v bílé hmotě obou mozkových hemisfér zejména subkortikálně, více vlevo. Na T1 sekvenci po intravenózní aplikaci kontrastní látky (d) v koronální rovině se frontálně vlevo zobrazuje drobný sytící se útvar.
Nález odpovídá kombinaci změn při systémovém lupus erythematodes, zánětlivým změnám, hypertenzní encefalopatii, sytící se léze budí podezření na absces.
Pacientka byla léčena kombinací antibiotik, byla provedena kontrola (obr. XI.2a-d).
Obr. XI.2a-d. Na kontrolním MR vyšetření asi za 1 měsíc po předchozím se zobrazuje frontálně vlevo ložisko se sytícím se periferním lemem, tekutinovým centrem a kolaterálním edémem odpovídající abscesu. (a-T2, b-FLAIR, c, d – T1 postkontrastně).
Podle hemokultur byla upravena cílená kombinovaná antibiotická léčba, vysazeny imunosupresivní léky a nemocná se postupně zlepšovala.
Po několika dnech však došlo k náhlé poruše vědomí, proto bylo indikováno CT vyšetření (obr. XI.3a-c).
Obr. XI.3a-d. Na nativním CT (a, b) se vlevo zobrazil nepravidelný vícekomorový intracerebrální hematom s hladinami, rozsáhlým kolaterálním edémem, kompresí komorového systému a přesunem středočárových struktur doprava. Po intravenózní aplikaci kontrastní látky (c, d) je patrný její průnik do několika kolekcí. Kontrastní látka je zde patrná jako hyperdenzní depa – jde o známky aktivního krvácení.
Stav pacientky byl infaustní (smrtelný), byla převedena na bazální terapii a přeložena na oddělení ARO do spádové nemocnice. Po několika dnech zemřela.
Kazuistika XII: Mykotické onemocnění mozku
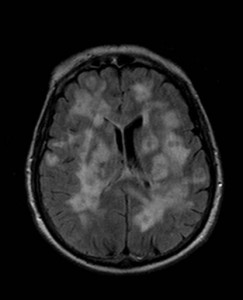
61letá pacientka po transplantaci ledviny a v immunosupresivní léčbě byla hospitalizovaná pro celkovou slabost, nevolnost a bolesti hlavy. Ložiskový neurologický nález byl v normě, pacientka byla spavá až somnolentní a po přijetí měla zvýšenou teplotu. V anamnéze pacientky byla ještě další onemocnění (např. zvýšený tlak a onemocnění štítné žlázy) a několik operací. Byla provedena lumbální punkce s podezřením na neuroinfekci, ale nález v likvoru byl negativní. Bylo indikováno CT vyšetření (obr. XII.1a-h).
Obr. XII.1a-h. CT vyšetření a následné MR vyšetření. Na nativním CT byly nalezeny splývající hypodenzní oblasti v obou mozkových hemisférách a mozkovém kmeni (a, b). Následně bylo doplněno MR vyšetření mozku, kde jsou ve FLAIR zobrazení (c, d) splývající rozsáhlé hypersignální areály odpovídající edému v bílé hmotě obou mozkových hemisfér, mozečku i v mozkovém kmeni. V edému jsou dále zřetelná mnohočetná okrouhlá hypointenzní ložiska. Po aplikaci kontrastní látky na T1 sekvencích (e – h) je patrné prstenčité sycení ložisek, zřetelněji je patrný velký rozsah postižení mozkové tkáně. Bylo vysloveno podezření na mykózu či toxoplazmózu.
Pacientka byla dlouhodobě léčena kombinací antimykotik a klinický nález se výrazně zlepšil, až se postupně zcela upravil (obr. XII.2a-d). Ani při opakovaných lumbálních punkcích a pokusech o kultivaci původce onemocnění se ho nepodařilo vypěstovat, což u mykotických infekcí není výjimečné.
Obr. XII.2a-d. Kontrolní vyšetření. Na kontrolních MR vyšetřeních s odstupem jednoho (a, b) a tří (c, d) měsíců se MR nález také zlepšoval, vymizel edém a zmenšily se počet i velikost ložisek.
Kazuistika XIII: Myelinolýza po minerální dysbalanci
61letá pacientka byla hospitalizovaná pro dlouhodobější únavnost a teploty. V rámci hledání fokusu infekce bylo provedeno MR mozku (obr. XIII.1a-d).
Obr. XIII.1a-d. MR vyšetření. Na MR se ve FLAIR (a) a T2 (b, c) našel v mozkovém kmeni (v pontu) centrálně uložený osově symetrický areál zvýšeného signálu, v T1 (d) byl hyposignální, postkontrastně se nesytil.
Tento obraz nemá charakter zánětlivé etiologie, ale odpovídá centrální pontinní myelinolýze. Toto postižení se vyskytuje u stavů s minerální dysbalancí, která byla také z dokumentace pacientky zjištěna (a upravována) den před MR vyšetřením. V neurologickém nálezu se nevyskytla ložisková léze, pouze celková adynamie a spavost. Na kontrolním MR vyšetření se nález po třech týdnech nezměnil, pacientka byla po přeléčení antibiotiky a korekci minerálů propuštěna.
Kazuistika XIV: Roztroušená skleróza
50letá pacientka byla léčena na neurologii pro asi dva měsíce trvající bolesti zad. Postupně se přidaly bolesti hlavy, občasné zakopávání pravou nohou a zvýšené reflexy na horních i dolních končetinách. V diagnostické rozvaze se zvažovala i možnost demyelinizačního onemocnění, proto bylo provedeno MR vyšetření mozku (obr. XIV.1a-d).
Obr. XIV.1a-d. V obou mozkových hemisférách nacházíme vícečetná ložiska zvýšeného signálu nejlépe patrná ve FLAIR zobrazení (a, b, c). Jsou soustředěna zejména v okolí postranních komor, mají podélný tvar a jsou uložena kolmo k postranním komorám, což je nejlépe vidět na sagitálních skenech (c). Tento obraz je typický pro roztroušenou sklerózu. Diagnózu podpořil nález dalších ložisek v krční míše (d) a byla potvrzena rozborem likvoru.
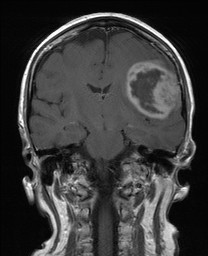
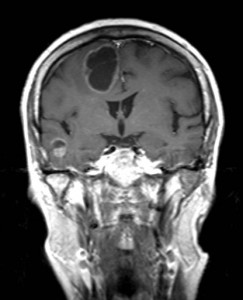
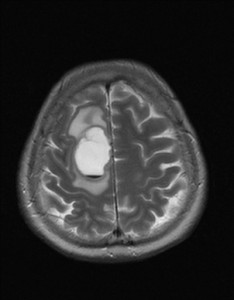
Kazuistika XV: Glioblastom
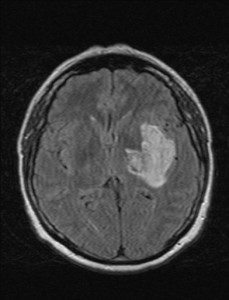
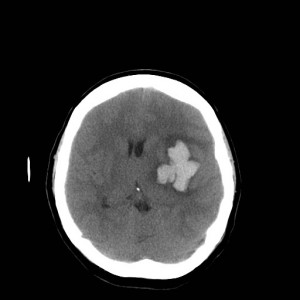
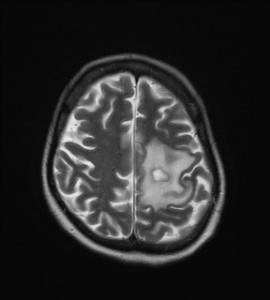
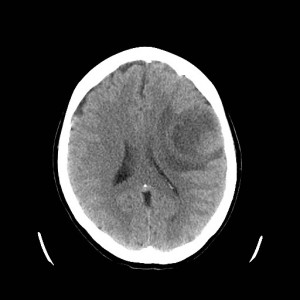
59letá žena léčená pro hypertenzi, jinak dosud zdráva. Asi týden potíže s přechodnou poruchou řeči, parestezie periferních částí dolních končetin, občas nevolnost. Neurologický nález v normě. K vyloučení intrakraniálního procesu indikováno CT vyšetření a CT angiografie (obr. XV.1a-d).
Obr. XV.1a-d. První CT vyšetření – normální nález (ten byl i na provedené CT angiografii – nezobrazena). Stav byl proto hodnocen jako tranzitorní (přechodná) ischemická ataka.
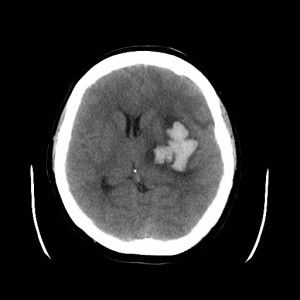
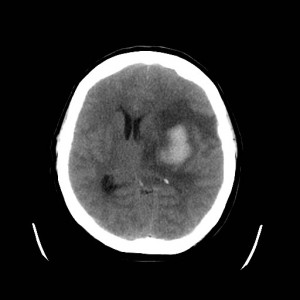
Potíže se však postupně zhoršovaly, po 2,5 měsíci pacientka přivezena rychlou záchrannou službou do nemocnice s těžkou expresivní fatickou poruchou (poruchou řeči) a zhoršením hybnosti pravé horní končetiny. Bylo indikováno nové CT vyšetření (obtr. XV.2a-d).
Obr. XV.2a-d. CT vyšetření. Na nativních skenech se zobrazila hypodenzní expanze fronto-temporálně vlevo. Způsobuje stlačení levé postranní komory a mírný přesun struktur střední čáry.
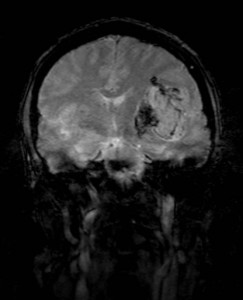
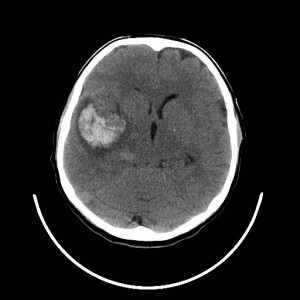
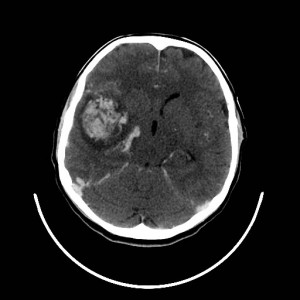
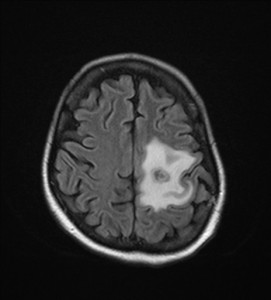
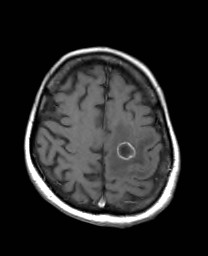
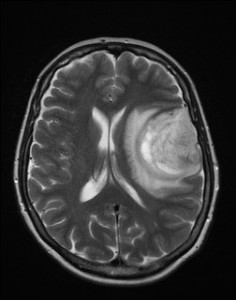
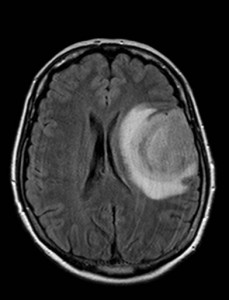
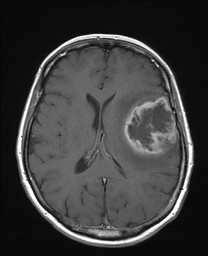
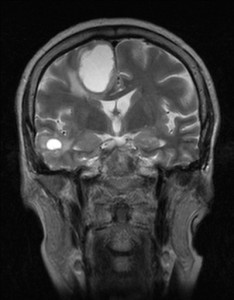
Na základě tohoto vyšetření bylo k doplnění nálezu indikováno vyšetření MR (obr. XV.3a-d).
Obr. XV.3a-d. MR vyšetření. a) Sken z nativní T2 sekvence v transverzální rovině, b) Sken ve stejné úrovni ze sekvence FLAIR. c), d) Sekvence T1 po nitrožilní aplikaci kontrastní látky v transverzální (c) a koronální (d) rovině. Vyšetření potvrdilo přítomnost rozsáhlé expanze vlevo, kolem ní je patrná oblast edému. Tyto nálezy způsobují kompresi levé postranní komory a mírný přesun středočárových struktur doprava. V koronální rovině je patrné, že expanze je uložena pouze ve frontálním laloku. Na sekvencích po aplikaci kontrastní látky se nasytil lem této expanze, který je nepravidelné šíře, její centrum se nesytí. Jde o typický obraz multiformního glioblastomu, který byl histologicky potvrzen při operaci. Pacientka dále podstoupila radioterapii a chemoterapii, ale do čtyř měsíců od operace došlo k recidivě tumoru a další léčba byla již jen paliativní.
Kazuistika XVI: Meduloblastom
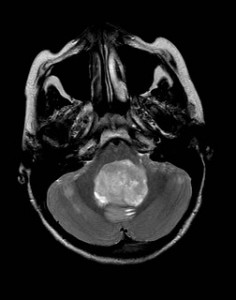
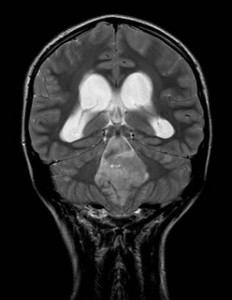
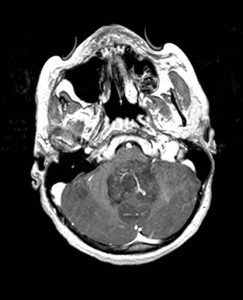
13letá dívka trpěla poslední 3 týdny intenzivními bolestmi hlavy, zhubla. Přivezena do nemocnice rychlou záchrannou službou pro náhlou nevolnost, přechodné dýchací potíže, třes, dezorientaci a potíže s řečí. Neurologem indikováno CT vyšetření (obr. XVI.1a-d).
Obr. XVI.1a-d. CT vyšetření. Na CT nalezena tumorózní expanze v zadní jámě lební s kompresí mozečku, mozkového kmene a likvorových cest pod úrovní 4. komory. Na jejím základě vznikl obstrukční čtyřkomorový hydrocefalus (rozšíření mozkových komor), jsou patrné i známky jeho aktivity – hypodenzní proužky v sousedství komor. (a – sken nativně, b, c, d – skeny zhotovené po intravenózní aplikaci kontrastní látky.) Ke zpřesnění nálezu byla indikována MR (obr. 16.2a-d).
Obr. XVI.2ad. MR vyšetření. MR potvrdila nález z CT. Na nativních sekvencích (a, b) se zobrazila expanze stlačující likvorové cesty pod úrovní 4. komory, po nitrožilní aplikaci kontrastní látky (c, d) se nevýrazně nepravidelně nasytila. Cisterny v okolí mozkového kmene jsou výrazně redukované, expanze zasahuje až k týlnímu otvoru a stlačuje prodlouženou míchu.
Na základě MR nálezu bylo vysloveno podezření na meduloblastom, který byl peroperačně histologicky potvrzen. Větší část nádoru byla úspěšně odstraněna, menší část vzhledem k prorůstání do mozkového kmene musela být ponechána a léčba pokračovala následnou radioterapií.
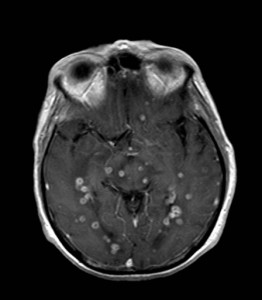
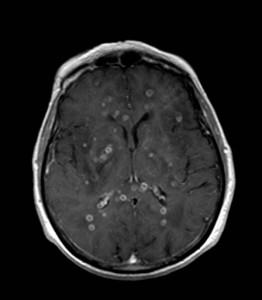
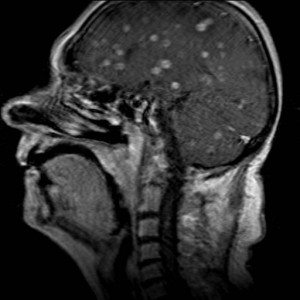
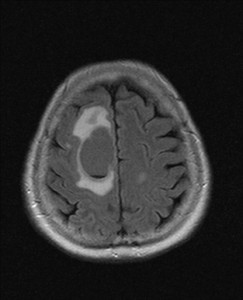
Kazuistika XVII: Metastázy bronchogenního karcinomu
66letá pacientka byla hospitalizována pro postupně se rozvíjející slabost levostranných končetin, závratě a kolapsové stavy. V anamnéze byl údaj o operaci pro bronchogenní adenokarcinom. Bylo indikováno MR vyšetření (obr. XVII.1a-h).
Obr. XVII.1a-h. MR vyšetření. Na provedeném nativním MR vyšetření se zobrazují vícečetné expanze cystického charakteru v obou mozkových hemisférách, v T2 jsou hypersignální (a, b, c). Na FLAIR zobrazení (d) je intenzita signálu obsahu cystické léze střední, odlišná od mozkomíšního moku. V ložisku v pravém frontálním laloku je přítomna drobná hladinka sedimentujícího obsahu. V okolní bílé hmotě je přítomen kolaterální edém. Na nativním T1 skenu (e) jsou ložiska hyposignální (zde zobrazeno jedno z nich). Po aplikaci kontrastní látky se periferie ložisek výrazně sytí, centrum zůstává nenasyceno (f, g, h).
Bylo vysloveno podezření na cystické metastázy, které se později histologicky potvrdily. Pacientka podstoupila radioterapii, po které se neurologický nález zčásti zlepšil, další léčba byla symptomatická.
Zpracoval: Prof. MUDr. Miroslav Heřman, PhD, Radiologická klinika LF UP a Fakultní nemocnice v Olomouci.